Passage à l'insulinothérapie
Osez, osez …l'insuline !
Le passage à l’injectable en ville
Dr Julien PRUVOT - IPA : Marine GUESTIN - LAGARDE - CH Armentières
Liens d’intérêt avec la thématique
Dr PRUVOT :
• Invitation congrès : MSD, Astra Zeneca, Pfizer, Sanofi
• Orateur rémunéré : NovoNordisk, Lilly, Boehringer, Astra Zeneca
Marine Guestin IPA
• BD Embecta, Abbott, NovoNordisk, Lilly
Pré Requis
• Prévoir consultation longue...
• On ne parlera que du diabète de type 2
Et pas des DT1 et autres diabètes insulinopéniques
• Nous parlerons essentiellement de l’insulinothérapie
Et pas/peu des GLP1-RA qui restent (aujourd’hui) des traitements injectables
- Liraglutide (VICTOZA)
- Dulaglutide (TRULICITY) - Semaglutide (OZEMPIC)
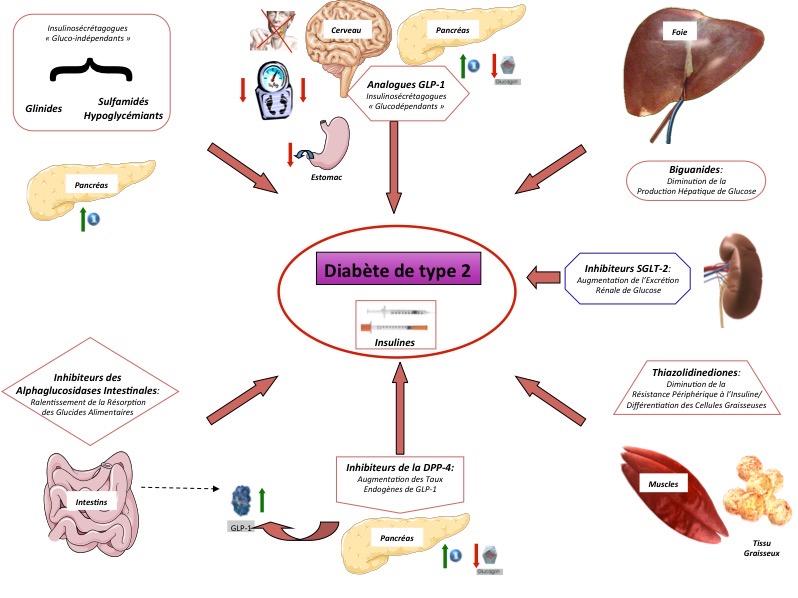
Pharmacopée du DT2
Insulinosécrétion endogène 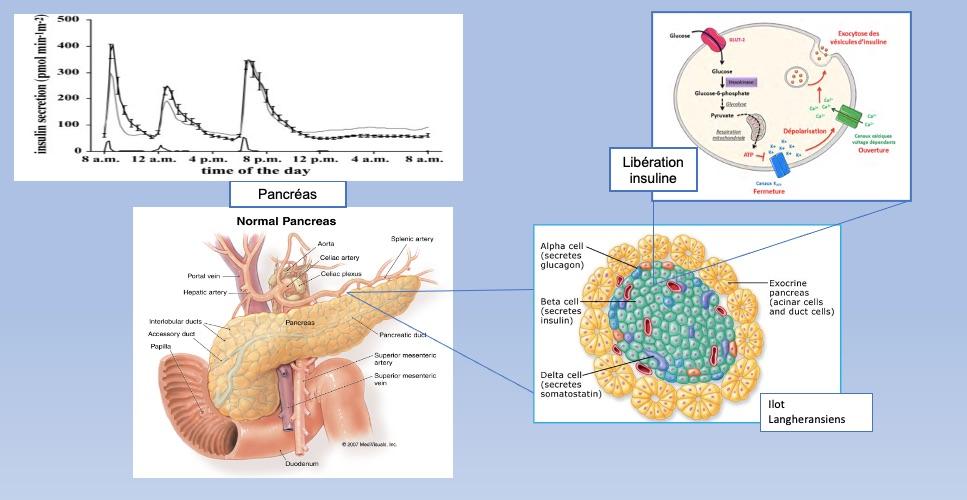
Sommaire
• Pourquoi ?
• Quels sont mes objectifs de prise en charge pour ce patient diabétique?
• Quand ?
• Quand évoquer un passage à l’insuline ?
• Quoi ?
• Quelles insulines lentes?
• Comment ?
• Comment initier? Comment titrer?
• Place de la mesure continue du Glc interstitiel?
• Quand évoquer un passage à l’insuline rapide?
1 – Pourquoi ?
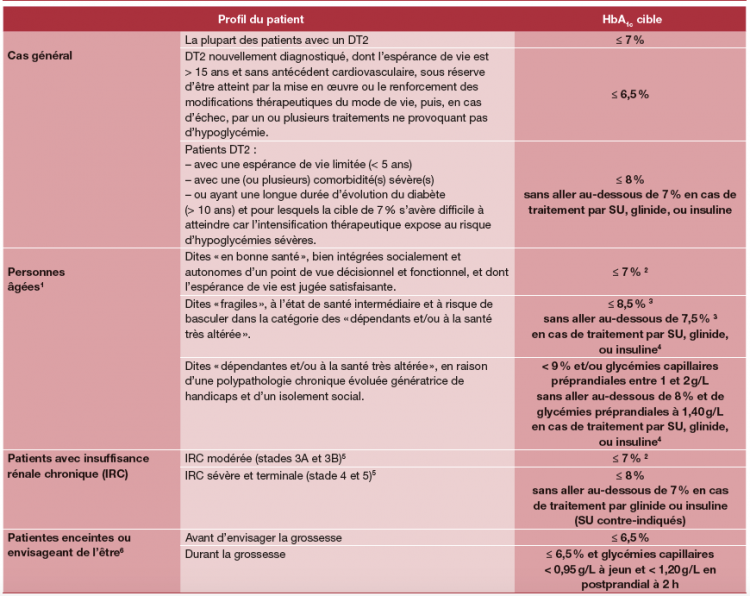
=> Savoir déterminer les objectifs de prise en charge dans le DT2 Objectifs propres à chaque patient
• Objectif d’HbA1C?
• Bénéfices des différents traitements (CV , IC, MRC +++)
• Risques d’hypoglycémie ++
Objectifs personnalisés
Management of hyperglycemia in type 2 diabetes : Position of the Francophone Diabetes Society - 2021
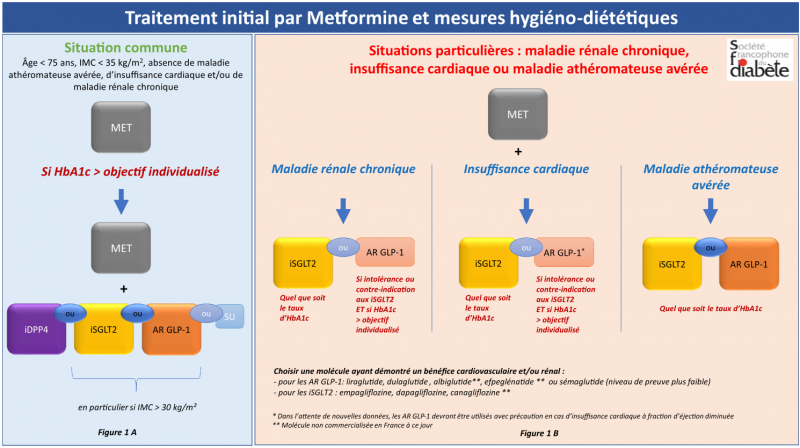
Management of hyperglycemia in type 2 diabetes : Position of the Francophone Diabetes Society - 2021
2–Quand?
• A la découverte d’un DT2?
• En cas d’ efficacité insuffisante des autres traitements?
• En cas de contre indications aux autres traitements?
A la découverte?

Management of hyperglycemia in type 2 diabetes : Position of the Francophone Diabetes Society - 2021
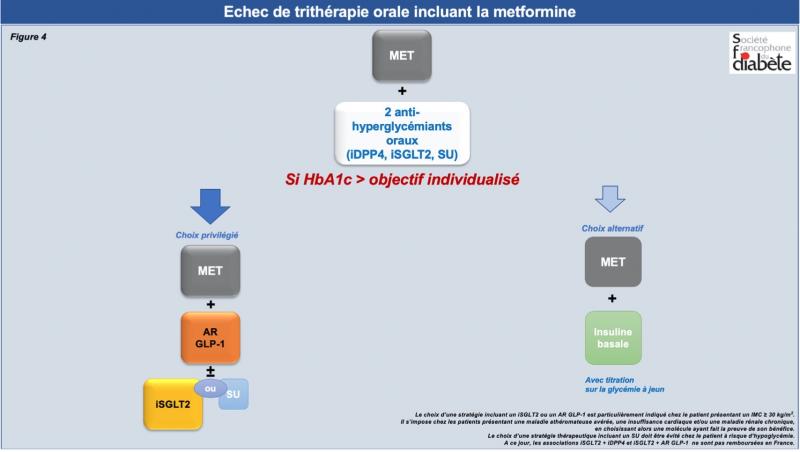
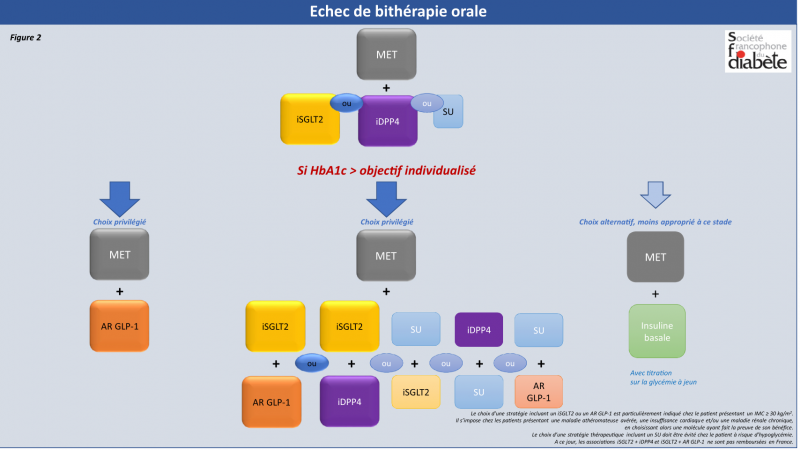
Echec bithérapie? Echec trithérapie?
Echec bithérapie? Echec trithérapie?
2–Quand?
• A la découverte d’un DT2?
• En cas d’efficacité insuffisante des autres traitements? • En cas de contre indications aux autres traitements?
=> Patient symptomatique (syndrome polyuropolydispsique)
=> Glycémie à jeun très élevée (>2,5g/L...?)
=> Diabète déséquilibré après optimisation RHD et autres antidiabétiques
3 – Quoi?
• Insulines lentes à disposition et différences
• Insuline NPH = INSULATARD
• Insuline Detemir = LEVEMIR
• Insulien Glargine = LANTUS, ABSAGLAR, TOUJEO • Insuline Degludec = TRESIBA
• Insuline Icodec ... prochainement 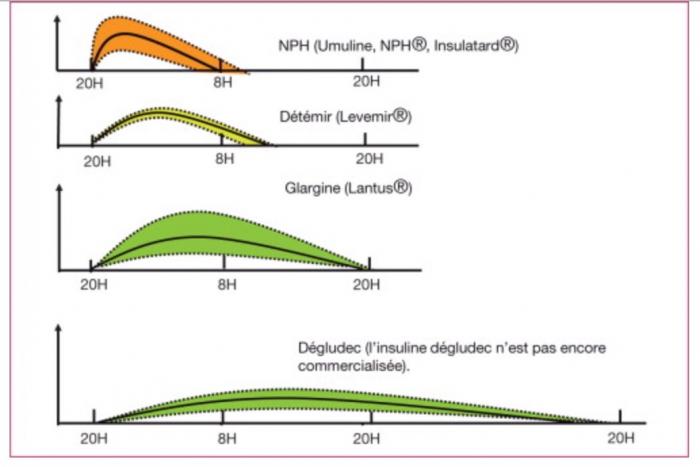
Insulines lentes à disposition Critères de choix?
Durée de vie? Hypo? Lipohypertrophies? Coût?
• Insuline NPH = INSULATARD => Peu d’intérêt en pratique ?
Insuline NPH dans les mélanges insuliniques (NOVOMIX, HUMALOGMIX)
• Insuline Detemir = LEVEMIR => Peu d’intérêt en pratique ? • Insuline Glargine
LANTUS = Glargine U100 « l’historique » (7,70 Euros/ stylo 300UI)
ABSAGLAR = Glargine U100, la biosimilaire (7,44 Euros/ stylo 300 UI)
TOUJEO = Glargine U300àDiminution hypos? Diminution lipodystrophie... (8,14 E/300 UI)
• Insuline Degludec = TRESIBA (U200)
=> La plus plate et stable. Diminution hypoglycémies. Attention à la titration (9,81 E/300UI)
• Insuline Icodec ... prochainement
=> Une injection / semaine?
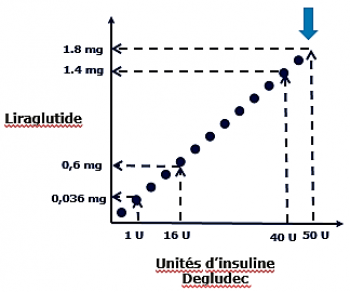
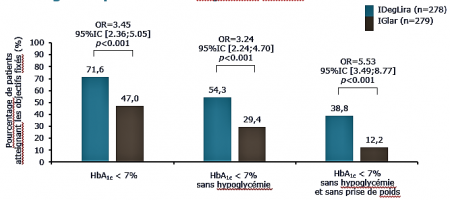
Un mot sur le Xultophy
Association Degludec + Liraglutide (GLP1RA)
Mode de titration identique
Cout élevé 35,8 E/300 UI (= Cout Victoza 1,8mg/j + TRESIBA 50UI)
 .
. 
4 – Comment ?
• Rarement dans l’urgence => Préparez le patient !
Recueillir les éventuels à priori, expérience des proches, projection du patient dans sa vie quotidienne avec une insuline basale...
Permet d’adapter les conseils et de favoriser l’adhésion.
• Prévoir consultation longue => Education du patient ! • Accompagnez le patient ++
Appui possible des IDEL – IDE en pratique avancée (IPA) – Infirmières asalée
• Importance de la titration ++
Modalités d’injection
• Quel Stylo ? Jetable? Cartouches? Stylo connecté ?
=> Quel profil patient? Quelles capacités?
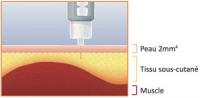
• Quelles aiguilles ?
=> Toujours 4 (ou 5) mm
=> Si peur de l’aiguille : leur montrer permet souvent de dédramatiser
Si phobie réelle: certaines aiguilles ont des capuchons pour la dissimuler (BD autoshield duo)

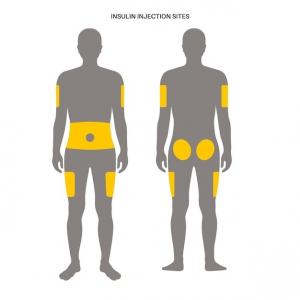
• Quels sites d’injection? => Importance de la variation/rotation
• Quelle technique d’injection?
=> Apprécier les capacités et les compétences du patient
=> Patience et douceur « la qualité de l’injection fait son efficacité » => A Réévaluer régulièrement ++
• Lipohypertrophies
=> Apprentissage autopalpation
• S’appuyer sur des documents simples fournis par des laboratoires avec lesquels lespatients peuvent repartir

Importance de la titration ++
• Fixer 2 objectifs
=> Glycémie à jeun 0,9 à 1,3g/L le plus souvent (0,9 à 1,4g/L? 1 à 1,5g/L selon fragilités)
=> Absence d’hypoglycémies sur le nycthémère (Attention autres traitements)
• Démarrer par une petite dose
=> 10 UI selon la plupart des recommandation => 0,2 UI/kg possible dans le DT2
• Augmentation de 2 en 2 tous les 3 jours jusqu’ à être aux objectifs
=> Carnet ? Libreview?
=> Suivi téléphonique? IDE libérale?
Surveillance glycémique
• Préalable indispensable à l’introduction d’une insuline basale
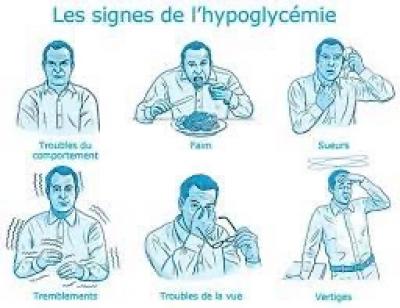
• Education au risque d’hypoglycémie ++
• Signes cliniques
• Seuil biologique
• Conduite à tenir en cas d’hypoglycémie
• Quantité et qualité du resucrage
• KIT Baqsimi ou Glucagen photo
• Pensez à l’alarme hypo si elles sont mal ressenties
En cas d’hypoglycémie
BAQSIMI : exemple de prescription
Prescriptions relatives au traitement de l'affection de longue durée reconnue
BAQSIMI : 1 flacon
A utiliser en cas d’hypoglycémie sévère (troubles de la conscience rendant impossible le resucrage par la bouche).
=> A avoir avec soi
=> Expliquer l’utilisation à son entourage
Se resucrer oralement ensuite (15g de sucres rapides)

Auto-surveillance glycémique en pratique
• Le matin à jeun ++
• Si signe d’hypoglycémie ++ >> avoir son appareil avec soi
• Fin d’AM lors de la phase de titration ?
• Très grand intérêt du CGM pour la nuit
• Les profils 6 points, de temps en temps, pour ne pas occulter des besoins prandiaux, notamment si HbA1c non aux objectifs
Les lecteurs d’ASG
=> Choix du patient avant tout ...motricité fine, affichage etc... .
.  .
. 
=> Rappel sur le remboursement :
- Lecteur : tous les 4 ans, garantie importante !
- Bandelettes : pas de limite si insuline basale (sinon 200/an)
- Autopiqueur : tous les ans (pour le confort des patients le ressort s’abime vite)
Mesure continue du glucose interstitiel
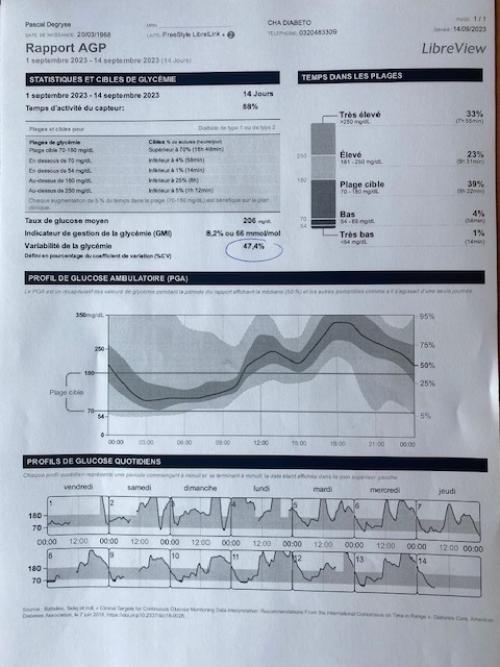
Désormais remboursé chez le DT2 sous basale seule si HbA1c > 8%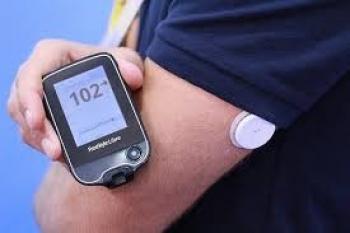 .
. 
FREE STYLE LIBRE 2 EN PRATIQUE
Mesure un taux de glucose toutes les minutes pendant 14 joursEnregistre jusqu’à 8 heures de données
Se pose à l’arrière du bras
Conçu pour être discret grâce à sa petite taille (pièce de 2 euros)
Étanche, permet de se baigner, prendre une douche ou faire du sport en toute tranquillité
L’application du capteur FreeStyle Libre 2 est rapide et le patient peut appliquer son capteur de manière autonome

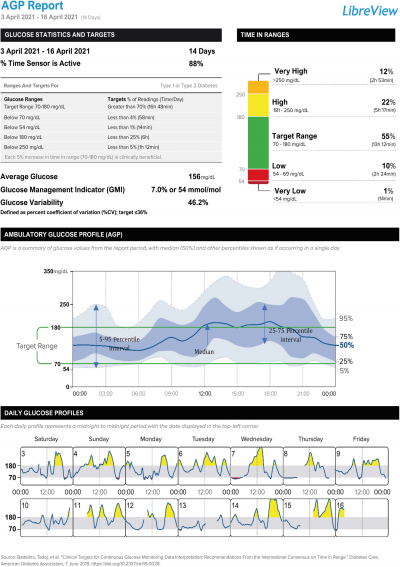
Le taux de glucose : Valeur actuelle et code couleur
La flèche de tendance : Montre l’évolution du taux de glucose L’historique des 8 dernières
heures de données
La plage cible de taux de glucose (0,70 à 1,80g/L) 
Ce que doit/peut surveiller le médecin généraliste ?
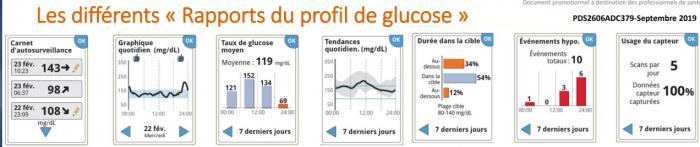
Et

Insuline rapide en ville dans le DT2 : Pourquoi pas?
• Quand ?
• Si HBA1C non aux objectifs avec ADO + Basale bien titrée
• Comment?
• S’aider d’un profil glycémique 6 points ou Mesure continue du Glc interstitiel
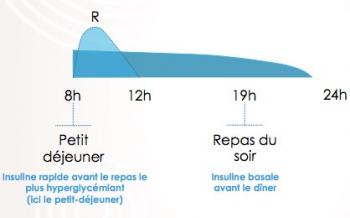
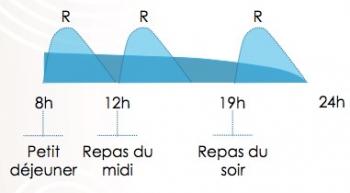
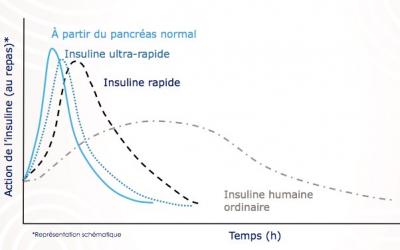
Analogues rapides : Lequel?
• Insulines rapides
• Asparte (NOVORAPID) , Glulisine (APIDRA) , Lispro (HUMALOG)
• Insulines « ultra rapides »
• Faster Asparte (FIASP) , Lispro (LYUMJEV)
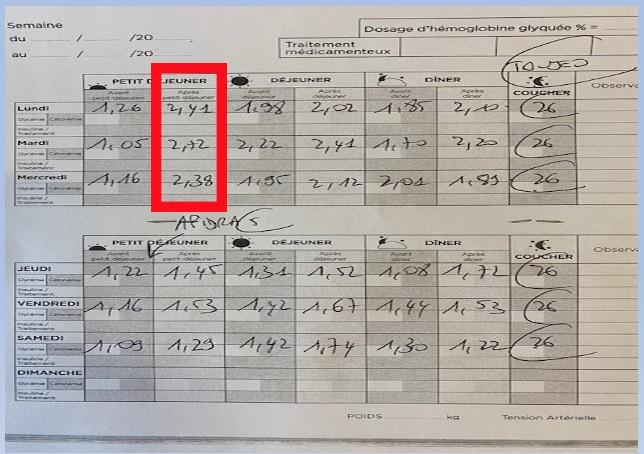
Quelques exercices en apéro...
• DT2 sous ADO + Basale seule 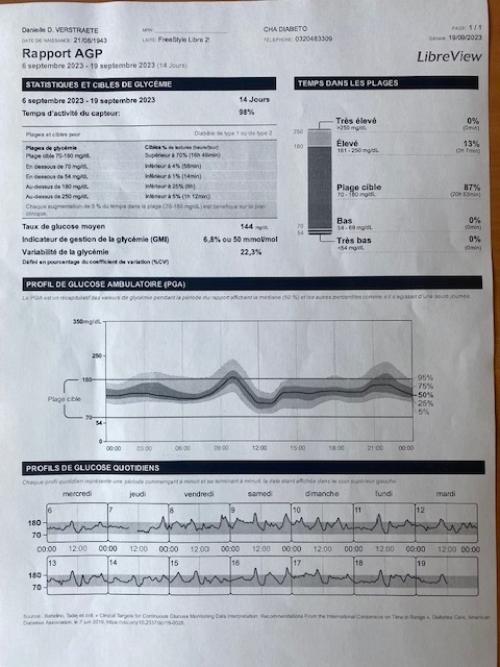
Quelques exercices en apéro...
• DT2 sous ADO + Basale seule
=> • Insuline lente sous dosée
=> • Nécessité analogue rapide le matin
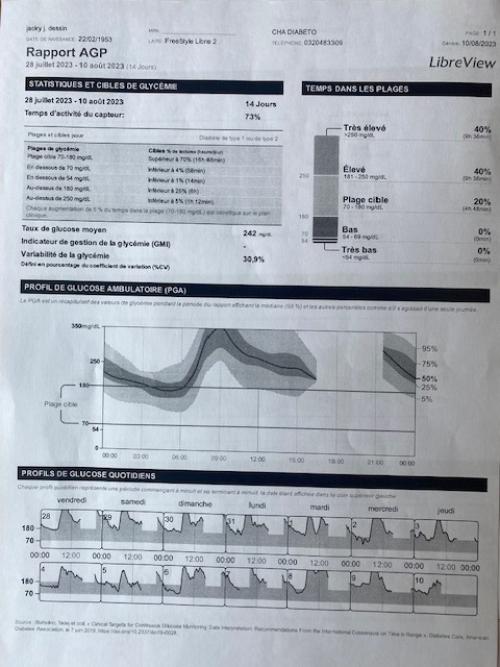
Quelques exercices en apéro...
• DT2 sous ADO + Basale/Bolus
=> • Variabilité majeure ++ (surtout nuit)
=> • Insuline lente surdosée
=> • Bolus rapide matin et midi insuffisants
=> • Bolus du soir trop fort
Quelques exercices en apéro...
• DT2 agé, IRC, basale/bolus
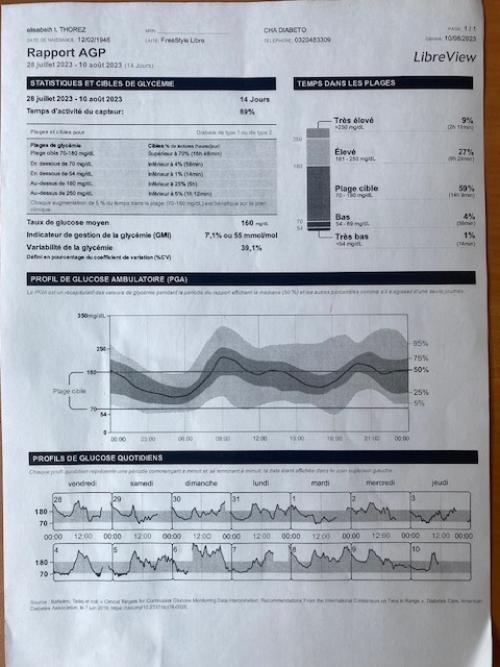
=> • Trop d’hypoglycémies (non ressenties) • Insuline lente surdosée
=> • Bolus rapide matin insuffisant
=> • Bolus du midi trop fort
MERCI POUR VOTRE ATTENTION
j.pruvot(chez)ch-armentieres.fr 





 .
. 







 .
.  .
. 
 .
.