L'hyperuricémie
L’hyperuricémie.
Au-delà de la crise articulaire, le spectre des pathologies uratiques.
Dr Maxime Hoffmann
Néphrologue - Hôpitaux privés La Louvière, Lille et Villeneuve d’Ascq - RamsayGDS
La goutte est une maladie inflammatoire progressive chronique grave, caractérisée par une hyperuricémie entrainant à terme l’accumulation de cristaux d’acide urique. C’est l’arthrite inflammatoire la plus courante. Sa prévalence a été estimée à 0,9% chez des sujets âgés d’au moins 18ans. Elle augmente avec l’âge et est plus élevée chez les hommes que chez les femmes.
L’histoire naturelle de la goutte est classiquement décrite en trois périodes évoluant sur plusieurs années : l’hyperuricémie asymptomatique, les crises de goutte séparées par des périodes asymptomatiques, et l’arthropathie goutteuse chronique (destructive, polyarticulaire et avec tophi).
Les patients hyperuricémiques (et qui ne reçoivent pas un traitement adéquat) sont exposés à un plus grand risque de comorbidités et de complications en partie liées à l’accumulation de cristaux d’urate monosodique dans les organes, ce qui peut engendrer un dysfonctionnement ou une insuffisance de l’organe atteint (diabète, infarctus du myocarde, FA, HTA, AVC, insuffisance rénale chronique, notamment).
Plusieurs thèmes seront abordés lors de ce colloque :
- Eléments physiopathologiques de l’hyperuricémie
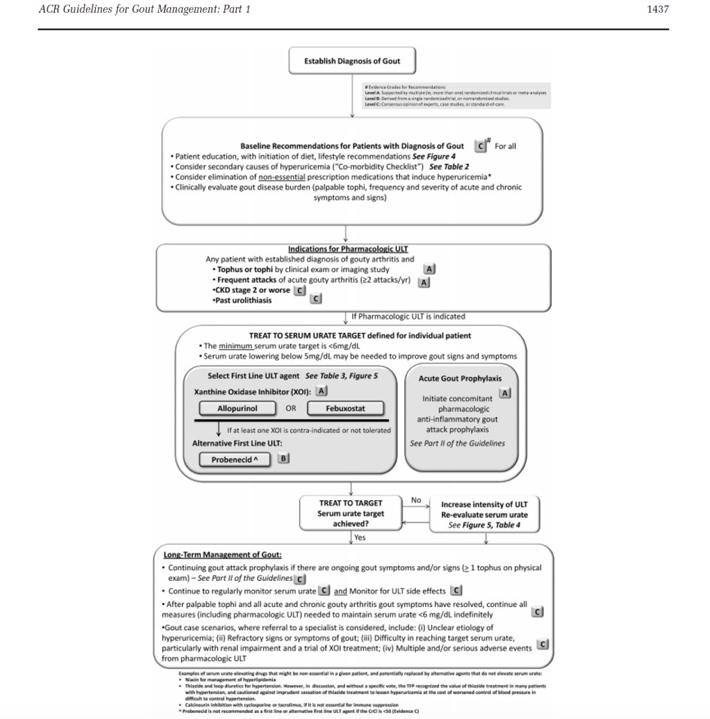
- La pathologie articulaire goutteuse : sa présentation clinique, le traitement de la crise aiguë (en fonction des différentes typologies de patients), le traitement de fond de l’hyperuricémie (médicamenteux et non médicamenteux, recommandations internationales en vigueur, modalités pratiques de prescription des différents hypo-uricémiants, actualités thérapeutiques)
- Le risque rénal de l’hyperuricémie : le risque lithiasique et son traitement, le risque d’insuffisance rénale et la place potentielle préventive des traitements hypo-uricémiants, les précautions thérapeutiques qu’induit l’insuffisance rénale dans l’utilisation des traitements de l’hyperuricémie
- La question encore non résolue de la place du traitement médicamenteux dans l’hyperuricémie asymptomatique, notamment en prévention du risque cardiovasculaire.
PHYSIOPATHOLOGIE DE L HYPERURICEMIE
Chez la plupart des patients ayant une goutte, l’hypo-excrétion rénale de l’acide urique est le mécanisme principal expliquant la survenue de l’hyperuricémie. L’accumulation d’acide urique à des concentrations supérieures à son point de saturation (68mg/L) aboutit à la formation des cristaux d’urate monosodique.
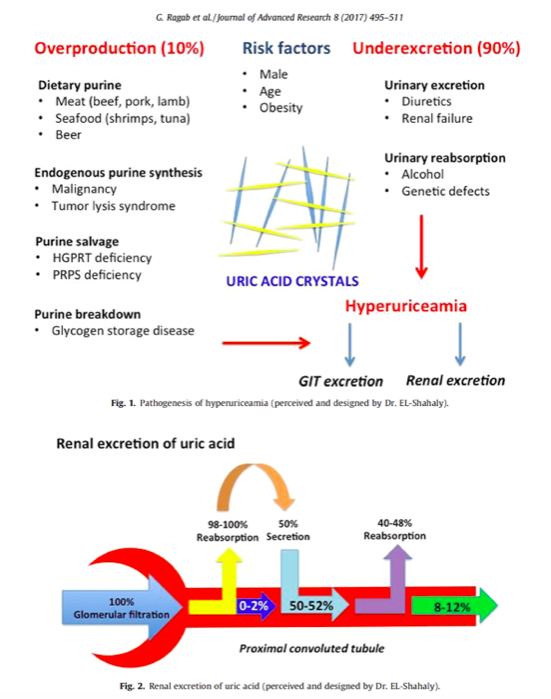
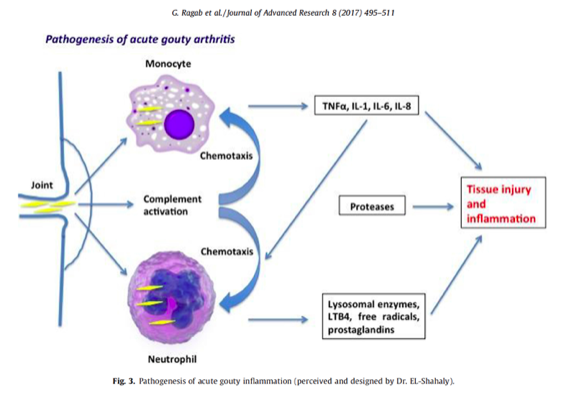
Les dépots cristallins dans l’articulation initient la réaction inflammatoire qui conduira à l’arthrite clinique.
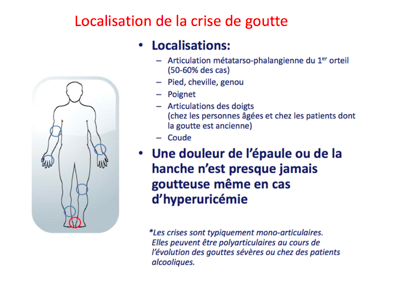
LA PATHOLOGIE ARTICULAIRE GOUTTEUSE
- Clinique
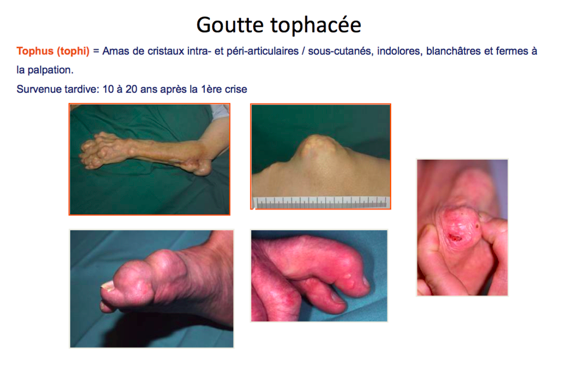
- Thérapeutique
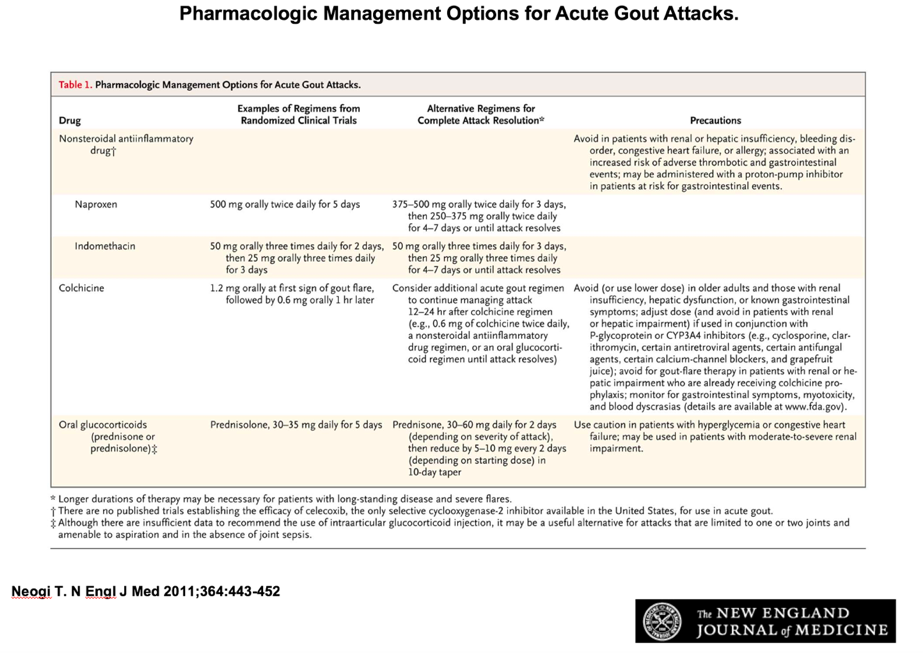
De nouveaux traitements de la crise aiguë (bloqueurs d’Il1 : anakinra, canakinumab)sont désormais disponibles. Leur place, eu égard au rapport coût/bénéfice reste réservée aux contre-indications aux thérapeutiques usuelles.
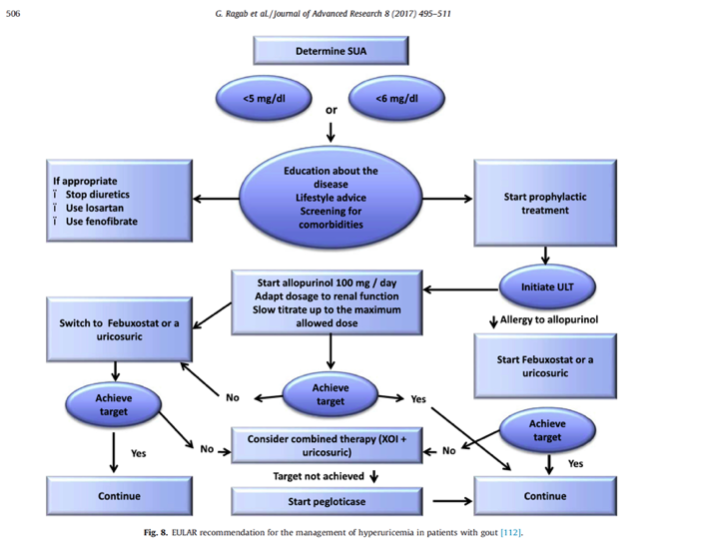
En prévention de la récidive, la réduction du taux d’acide urique en dessous du niveau de saturation permet d’éviter la formation de nouveaux cristaux et favorise la dissolution des cristaux existants. L’objectif de la prise en charge de la goutte est d’abaisser constamment et suffisamment les taux d’acide urique à améliorer durablement les signes et les symptômes de la goutte.
Les recommandations ACR et EULAR restent d’actualité à ce jour.
Les mesures hygiéno-diététiques sont à privilégier pour ramener l’uricémie en dessous du seuil recommandé, c’est-à-dire inférieur à 60mg/L (voire 50mg/l en cas de formes graves), ainsi que l’arrêt des traitement hyperuricémiants lorsque cela est possible (notamment diurétiques). Ce traitement est associé à la correction des comorbidités et la prise en charge des facteurs de risque vasculaire. Un traitement hypo-uricémiant est indiqué en cas d’accès répétés ou d’arthropathie chronique. Des crises peuvent survenir pendant les premiers mois suivant la mise en œuvre du traitement. Pour cette raison et lorsqu’elle est possible, une prophylaxie par colchicine ou AINS doit être prescrite à l’initiation de ces traitements. Ces accès attendus de crise goutteuse ne doivent pas faire renoncer au traitement de fond.
Nous discuterons au cours de l’exposé des innovations thérapeutiques dans les formes sévères et en association avec le traitement hypouricémiant (lenisurad, verinurad).

RISQUE RENAL DE L HYPERURICEMIE
- La lithiase d’acide urique
Les principes de la prise en charge thérapeutique reposent sur la cure de diurèse aqueuse (en ciblant une diurèse supérieure à 2L/jour), l’alcalinisation urinaire (par Vichy ou citrate), la réduction des apports en purines, et la prescription d’hypouricémiants (lorsque persiste une hyperuricurie significative ou une cristallurie d’acide urique après la mise en place des mesures sus-citées).
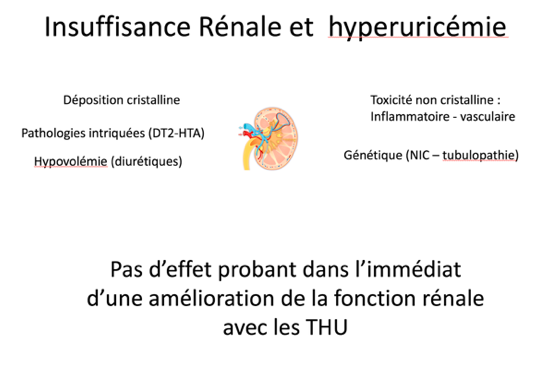
- Hyperuricémie et insuffisance rénale chronique
L’hyperuricémie est associée à une augmentation du risque d’IRC. Elle est également associée à une augmentation de la mortalité en dialyse. Physiopathologiquement, dans les cohortes larges de patients avec hyperuricémie, cette IRC est plutôt associée à une néphropathie vasculaire (au sens large du terme) qu’à la classique déposition cristalline et la néphropathie interstitielle chronique, faisant suspecter deux spectres de maladie différents.
Si nous manquons encore de données interventionnelles thérapeutiques robustes, certaines méta-analyses suggèrent un petit bénéfice du traitement hypo-uricémiant en prévention de l’apparition ou de la dégradation de la MRC. Il est cependant encore trop tôt pour le recommander à grande échelle. Des essais sont en cours.
- Adaptation posologique à l’insuffisance rénale
L’IRC rend difficile l’utilisation des traitements aux posologies habituelles. Si les doses doivent être réduites et les AINS évités, la présence de l’IR ne doit pas faire remettre en cause le bien fondé de ces traitements dans l’hyperuricémie symptomatique.
On évitera en revanche les nouveaux uricosuriques en insuffisance rénale sévère par manque de données, et probablement d’efficacité.
RISQUE CARDIO-VASCULAIRE DE L HYPERURICEMIE CHRONIQUE
L’hyperuricémie est associée aux traditionnels facteurs de risque cardiovasculaire : HTA et pré-HTA, syndrome métabolique, SAS, maladie vasculaire athéromateuse, AVC et démence vasculaire, pré-éclampsie, marqueurs inflammatoires, dysfonction endothéliale, stress oxydatif (Feig, NEJM, 2008).
L’hyperuricémie est un facteur de risque d’HTA. L’augmentation du risque est dose-dépendante : majoration de 13% du risque tous les 10mg/l d’uricémie (Feig, Hypertension, 2003). L’apparition de cette HTA semble liée à une majoration de la fibrose rénale et à une majoration des médiateurs vaso-constricteurs : ARP, NOS (Mazzali, Hypertension, 2001).
L’allopurinol est associé dans les populations hyperuricémiques à une baisse de la PAS et PAD mesurée par MAPA : -6 et -5 mmHg, respectivement (Feig, JAMA, 2008).
L’hyper-uricémie est un facteur de risque de diabète, également avec une corrélation dose dépendante (le risque de diabète est majoré de 6% tous les 10mg/l d’uricémie). Différents mécanisme expliquent cette association : augmentation de l’insulino-resistance, baisse de l’insulino-sécrétion, activation de l’inflammasome… (in Maahs, Curr Diab Rep 2013 - Chaudarhy, Cardiorenal Med 2013)
L’allopurinol est connu pour diminuer l’insulino-résistance et retarderait l’apparition de l’athérosclérose (Liu, Intern Med, 2015).
D’autres études prospectives sont en cours avec des molécules plus récentes (febuxostat, notamment, malgré un possible sur-risque cardio-vasculaire de cette molécule).
A ce jour, les données de la littérature restent insuffisantes pour recommander un traitement de l’hyperuricémie asymptomatique en prévention des maladies cardio-vasculaires et métaboliques.
Si La maladie goutteuse est une maladie ancienne, l’hyperuricémie, par ses implications extra-rhumatologiques, par la place non encore élucidée de son traitement et les nouvelles thérapeutiques médicamenteuses reste une question d’actualité « brûlante ».