22 partenaires
EFR au cabinet du médecin généraliste.
Initiation à la spirométrie, atelier du Formathon 2017
Détecter la BPCO en médecine générale
Dr Michèle CATTO – EFR CHRU Calmette LILLE
inspirée par la formation « Spiroform BPCO »
Détecter la BPCO en médecine générale
Dr Michèle CATTO – EFR CHRU Calmette LILLE
inspirée par la formation « Spiroform BPCO »
Introduction : intérêt de la spirométrie
- L’épreuve fonctionnelle respiratoire est un examen indispensable en pneumologie avec la clinique et la radiographie pulmonaire.
Les objectifs
Bilan diagnostic initial devant des symptômes d’origine respiratoire :
dyspnée ou toux chronique ++
La spirométrie reste l’examen de référence pour définir l’existence d’un Trouble Ventilatoire Obstructif (TVO)
Évaluer la gravité, pronostic d’une maladie respiratoire.
Orienter les traitements et évaluer l’efficacité des traitements
Évaluation préopératoire d’une chirurgie thoracique.
Elle est indispensable au diagnostic de BPCO
*La spirométrie peut faire suspecter un trouble ventilatoire restrictif, mais sa confirmation nécessite la mesure des autres volumes pulmonairesLe TVO de la BPCO persiste après bronchodilatateurs*
Rappels physiologiques & Explorations fonctionnelles respiratoires en quelques mots…
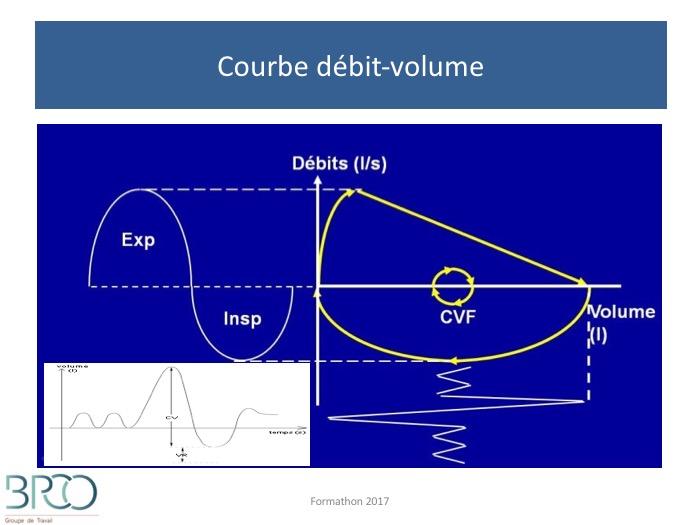
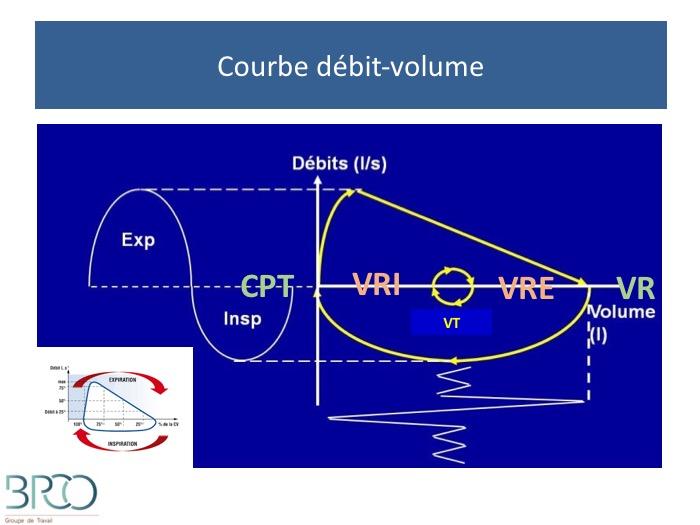
Spirométrie lente
volumes mobilisables

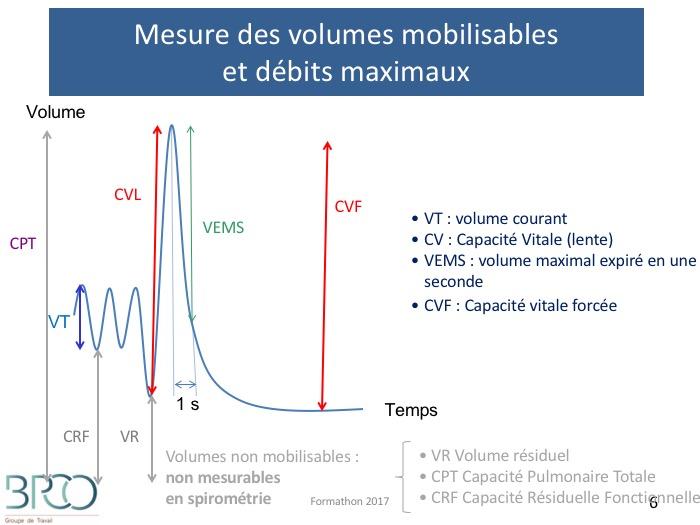
Mesure des volumes mobilisables et débits maximaux
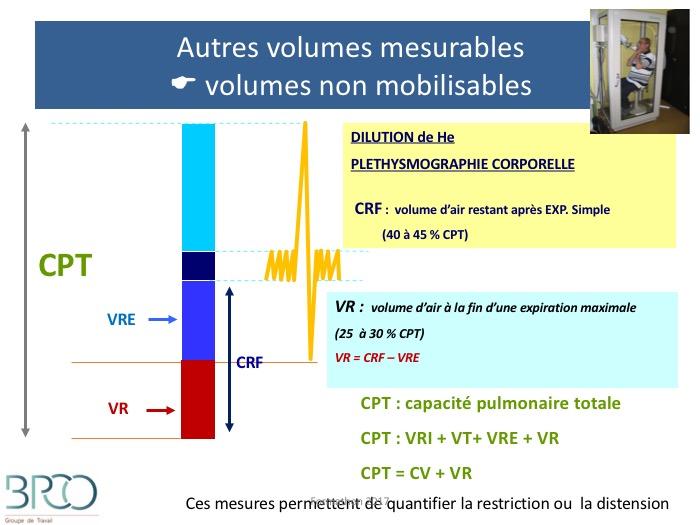
Autres volumes mesurables volumes non mobilisables
Valeurs de références des débits et volumes mesurés
4 paramètres (variables) sont à relever avant la réalisation d’EFR:
Taille (H - en m): volume du thorax dépend de la taille de l’individuQuelques exemples:
Sexe: à taille égale, le volume du thorax dépend directement de la taille de l’individu
Âge (A - ans): influence sur la mécanique ventilatoire
Ethnie: Caucasien – asiatique – origine africaine
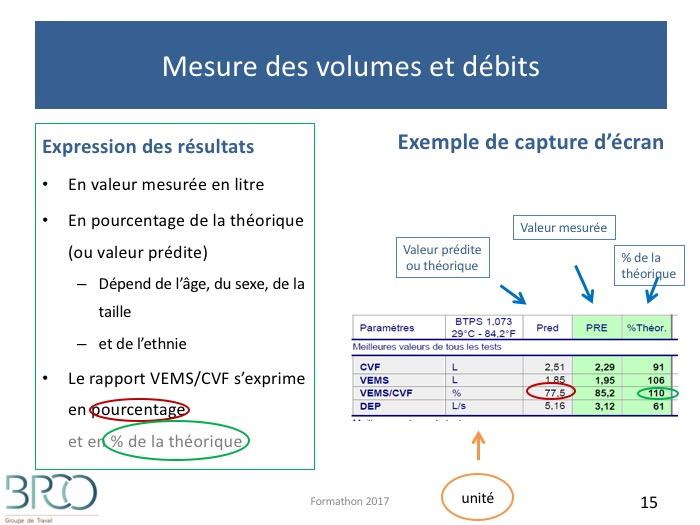
CVF:
5,76H – 0,026A – 4,34 (homme) - ETR écart type résiduel: 0,61 – 1,64 RSD soit 1VEMS:
3,95H – 0,025A – 2,49A – 2,60 (femme) – ETR: 0,38 – 1,64 RSD soit 0,62La limite inférieure au-dessous de laquelle la valeur est considérée comme anormalement basse (borne 5 %) correspond à la moyenne prédite par la régression diminuée de 1,64 fois l'écart-type résiduel (limite inférieure = valeur prédite – 1,64 RSD).
On parle aussi de LIN (Limite Inférieure de la Normale ou 95ème percentile)
Interaction entre les mesures VEMS et CV => authentification de trouble ventilatoire
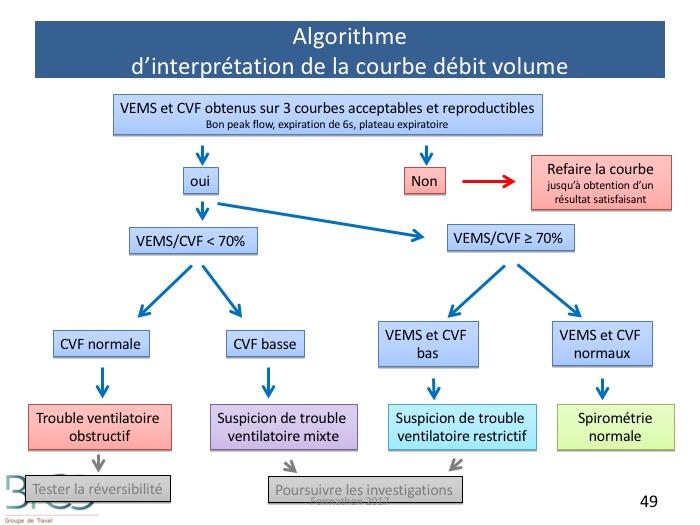
VEMS /CV LIN et valeurs normales => EFR normale
VEMS /CV LIN et valeurs anormales => Syndrome restrictif probableA confirmer par pléthysmographie avec CPT < LIN (95ème percentile)VEMS /CV < LIN => Syndrome obstructifA compléter avec réversibilité (∆ VEMS ≥ 12% et > 200 ml)
Mesure des volumes et débits
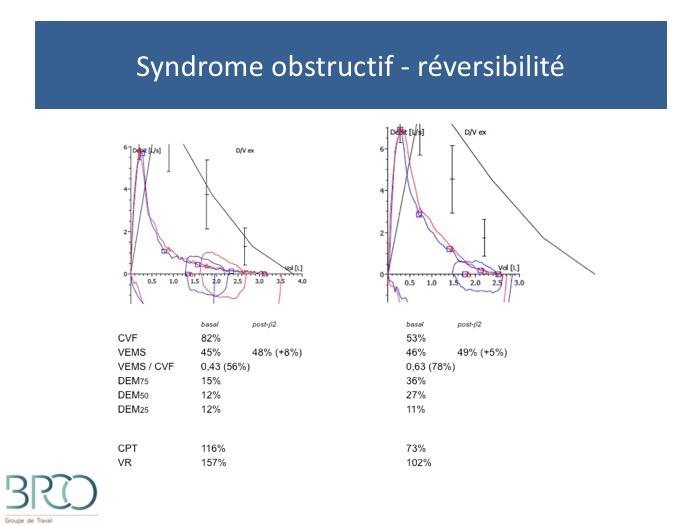
Syndrome obstructif - réversibilité
Syndrome restrictif - Gravité

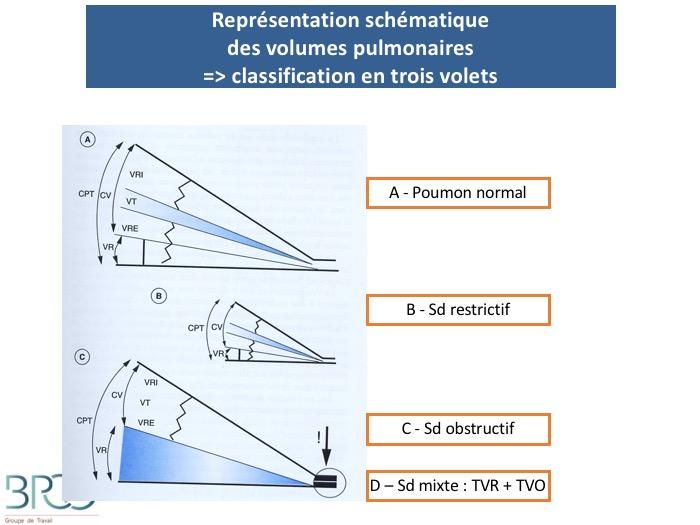
Syndrome ventilatoire mixte
Il y a association d’un trouble ventilatoire restrictif et d’un trouble ventilatoire obstructif.
La spirométrie du syndrome mixte montre à la fois les spécificités du syndrome obstructif et du syndrome restrictif.
La courbe débit-volume est donc concave avec un CVF en dessous de 80% des valeurs théoriques.
CPT < LIN
Tiffeneau < LIN
Courbe débit-volume : étude plus fine des voies aériennes
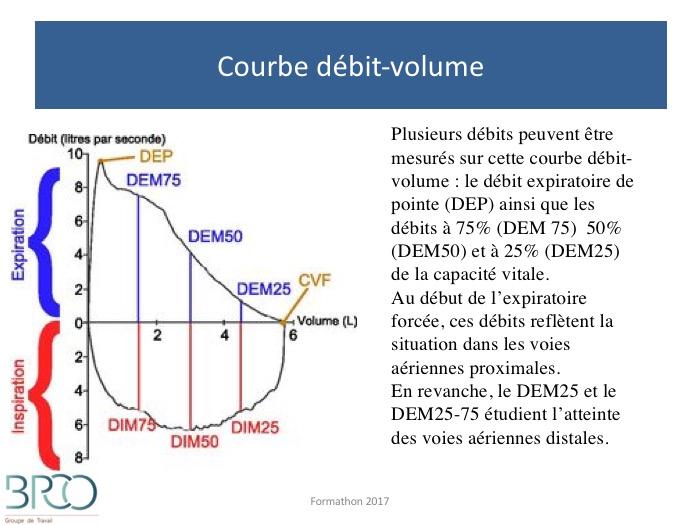
Si pas de syndrome obstructif : atteinte des petites voies aériennes ?
Si VEMS/CVF normal, évaluer encore 3 points :Aspect concave de la courbe débit/volume, sous réserve de la discrète concavité liée à l’âge (cf diapo suivante)Ces éléments suggèrent une atteinte obstructive des petites voies aériennes (ex : fumeurs asymptomatiques)
DEM 25/75 < 60%
Air trapping dynamique isolé (cf supra)
Autres mesures fonctionnelles complémentaires pour info…
Des mesures fonctionnelles complémentaires peuvent être utiles selon le contexte et la sévérité:
Diffusion (membrane alvéolo-capillaire)
Gazométrie artérielle
Exploration du sommeil (oxymétrie, polygraphie)
Exploration de l’exercice (test de marche, test maximal)

Conditions de la cotation de la spirométrie
Formation adéquate
Respect des critères de qualité et de reproductibilité
Mesure de la CVL et de la courbe débit volume
Interprétation
Signature
Stockage et impression des résultats
CCAM: GLQP012, 40,28 € en 2015
La spirométrie en pratique
Points essentiels
Bien connaître l’utilisation du spiromètreMatériel
Calibrage, sélection des essais, messages d’erreur…
Bien expliquer au patient le but de l’examen et les manœuvres
Stimuler vocalement le patient ++++
Obtenir au moins 3 essais acceptables et reproductibles
Choisir les valeurs adaptées
Maitriser l’interprétation des courbes et les limites de la spirométrie
Capteur de débitCapteursPneumotachographe à grille classique (Fleisch ou Lilly)Calibrage quotidien impératif (ISO) sauf pour les matériels utilisant des capteurs à usage unique (selon données constructeur ou études)
Problème: nettoyage ultrasonique régulier
Turbine réutilisable ou à usage unique
Capteur ultrasonique à usage uniqueSeringue étalon de 3 litresFiltre antibactérien ou capteur-embout à usage unique (turbine ou filtrette à ultrasons)
Calibrage « biologique » (sujet sain) mensuel souhaitable quel que soit le capteur

Contre indications *
Anévrysme cérébral* En cas de doute adresser le patient au pneumologue ou au laboratoire d’EFR
Hypertension intra cranienne
Chirurgie ophtalmologique ou ORL récente
Anévrysme de l’aorte thoracique ascendante évolutif ou de grand diamètre
HTA sévère non contrôlée
Infarctus récent (< 7 jours), angor instable
Hémoptysie
Embolie pulmonaire
Pneumothorax récent (< 2 semaines)
Infection transmissible (tuberculose, hépatite B….)
Infection broncho-pulmonaire active
Peu de chance de succès si :
Douleur thoracique ou abdominale
Douleur faciale augmentée par l’embout buccal
Troubles cognitifs
Incontinence à l’effort
Conditions de réalisation de l’examen :
Idéalement le patient ne doit pasAvoir fumé dans l’heure précédant l’examenPosition assise, dos droit, sans flexion ni extension cervicale excessive
Avoir consommé de l’alcool dans les 4 heures précédant l’examen
Avoir fait un exercice intense
Avoir pris un repas copieux dans les 2 heures précédant l’examen
Porter des vêtements qui limitent l’expansion thoracique ou abdominale
Obtenir une coopération maximale par une stimulation permanente (verbale, gestuelle…) durant tout le testAttention: Un effort sous maximal en spirométrie forcée peut induire une surestimation des débits expiratoires et du VEMS chez l’obstructif (en diminuant la compression dynamique des voies aériennes)Effectuer au minimum 3 manœuvres, au maximum 8
Déroulé de l’examen (1)
En 2 temps
Déroulé de l’examen (2)1. Mesure de la capacité vitale lente (CVL)
2. Réalisation de la courbe débit volume au cours d’une expiration forcée : mesure du VEMS et de la Capacité Vitale Forcée (CVF)
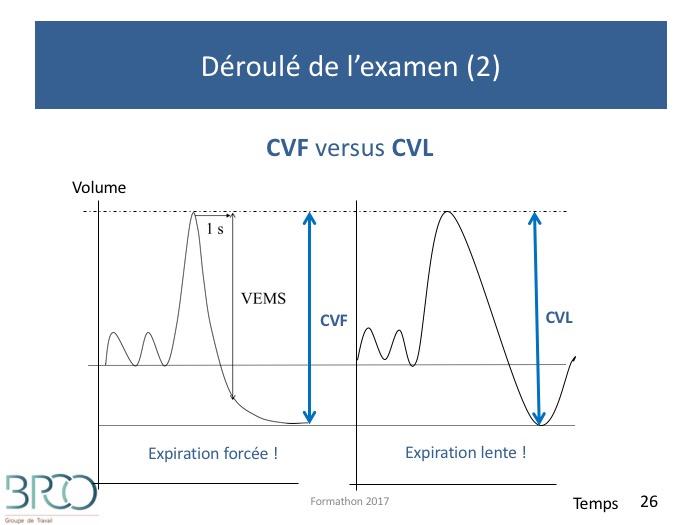
CVF versus CVL
CVL = Capacité vitale lente (1)
Obtenir un mode ventilatoire stablePour être à la position de repos CRF (capacité résiduelle fonctionnelle, à la fin d’une expiration normale, calme)
Puis 2 manœuvres possibles:CVL expiratoire: inspiration à la CPT puis expiration lente jusqu’au VR
CVL inspiratoire: expirer à fond jusqu’au VR puis inspirer à fond jusqu’à la CPTRésultat souvent meilleur chez l’obstructif : moins de piégeage expiratoire
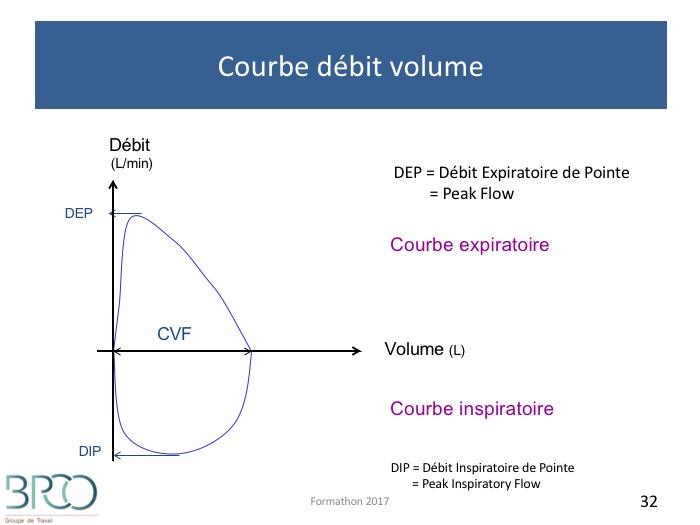
CVF Courbe débit volume
La manœuvre
Inspiration complète rapidePause courte avant l’expiration < 1 sec (longue diminue les débits, élasticité)Effort expiratoire d’emblée maximal et le restant jusqu’à la fin de l’expiration
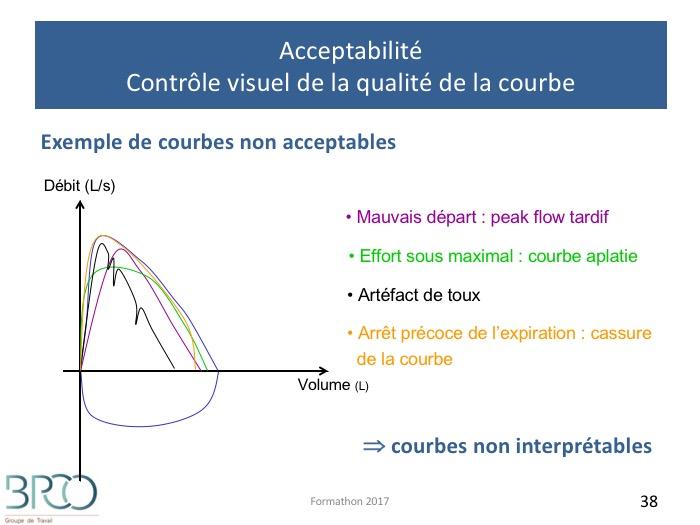
STIMULATION +++Bon départDébit de pointe précoce, délai < 120 msExpiration complète +++ :Durée ≥ 6 sec (souvent bip à 6s)Pas de toux (surtout en début d’expiration) ni fermeture de glotte
ou sujet incapable de poursuivre l’expiration
Débit <25mL/s dans la dernière seconde
Les points critiques
Inspiration complète
Pas de pause en fin d’inspiration
Bon début
Fin d’expiration correcte +++++++
Courbe débit volume
Les erreurs fréquentes (1) : inspiration
Inspiration incomplètePause télé inspiratoire trop importanteLes meilleurs débits sont obtenus sans pause télé-inspiratoire
Diminue les débits expiratoires en réduisant la contribution de l’élasticité pulmonaire
Accélération du débit insuffisante en début d’expiration
=> Refaire la courbe
Erreurs fréquentes (2) : expiration
Effort variable
Toux pendant l’expiration
Fermeture de glotte
Obstruction lingualeocclusion de l’embout buccal (langue)Fuites péri buccales
=> Refaire la courbe
Erreurs fréquentes (3) : fin d’expiration
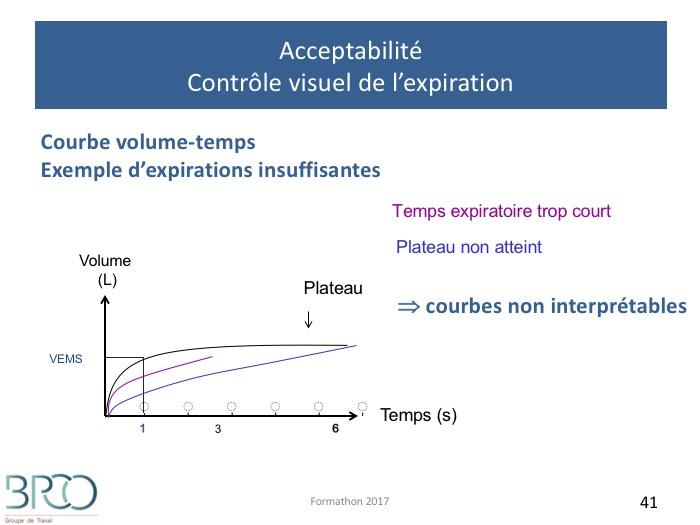
Expiration incomplète: la plus fréquente
Durée < 6 secondes
Ou débit en fin d’expiration trop élevé
=> Refaire la courbe
Avant d’interpréter les résultats
2 étapes1- Acceptabilité de la courbe débit volumeEvaluer l’acceptabilité des courbesSi les critères ne sont pas remplis ne pas interpréter les résultats ! (ou avec réserve …)
Vérifier la reproductibilité sur VEMS et CVFC’est le cas de 10% des courbes, même dans les laboratoires d’explorations fonctionnelles
Bon départDébit de pointe précoce, délai < 120 msAbsence de toux (surtout dans la première seconde de l’expiration) ou de fermeture de glotte
ou: extrapolation arrière du VEMS < 5 % de la CVF ou < 150 ml (donnée pas toujours disponible)
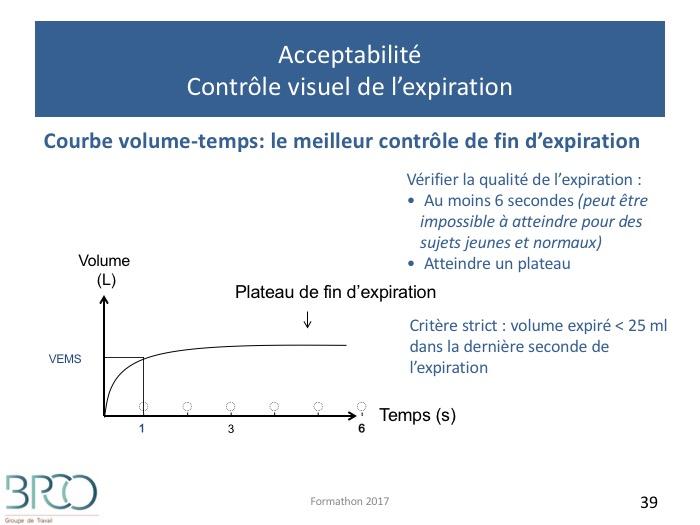
Expiration complète:Durée expiration ≥ 6 secondes
ou plateau sur la courbe temps-volume
ou sujet incapable de poursuivre l’expiration
Acceptabilité : Contrôle visuel de la qualité de la courbe
Acceptabilité : Contrôle visuel de l’expiration
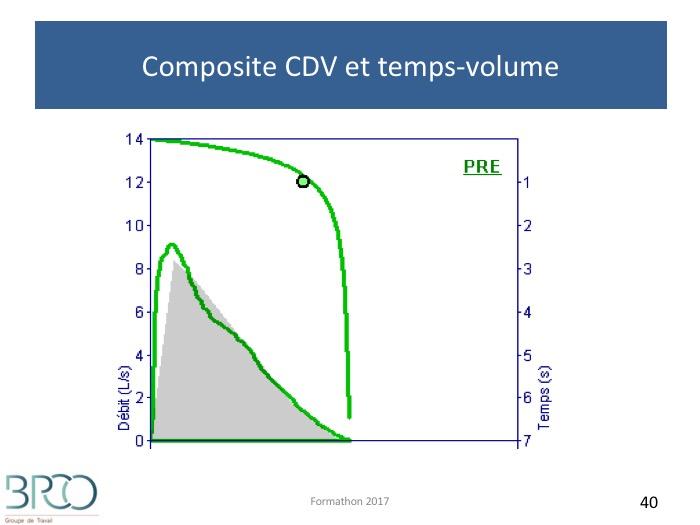
Composite CDV et temps-volume
Acceptabilité : Contrôle visuel de l’expiration : exemples expirations insuffisantes
Acceptabilité : Evaluer le départ de façon objective par le calcul du volume extrapolé
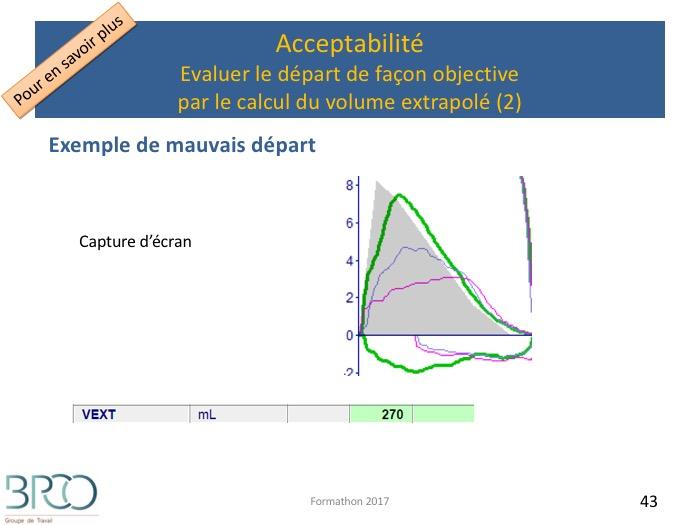
2- Reproductibilité
3 manœuvres techniquement satisfaisantes
Pour le VEMS et la CVF:Écart < 150 ml pour les deux paramètres entre les deux meilleures valeursSinon poursuivre jusqu’à :Sauvegarder les trois meilleurs testsObtention de ces critères
Maximum de 8 tests
Ou sujet incapable de poursuivre
Les critères de reproductibilité sont stricts. Il est important de mentionner dans le compte rendu s’ils ont été obtenus.
Interprétation de courbes acceptables et reproductibles !
Choix des valeurs
* il convient de vérifier le paramétrage sur certains spiromètresA partir des 3 meilleures courbes reproductibles validées le spiromètre* retient automatiquement la meilleure CVF et le meilleur VEMS, même s’ils proviennent de courbes différentes
Courbe sélectionnée : courbe ayant la meilleure somme VEMS + CVF
Trouble ventilatoire obstructif (TVO)
*Recommandations internationales GOLDRéduction des débits par rapport aux volumes
Définition : VEMS/CVF < 70%
BPCO* : VEMS/CVF post bronchodilatateur < 70%
Trouble ventilatoire restrictif (TVR)
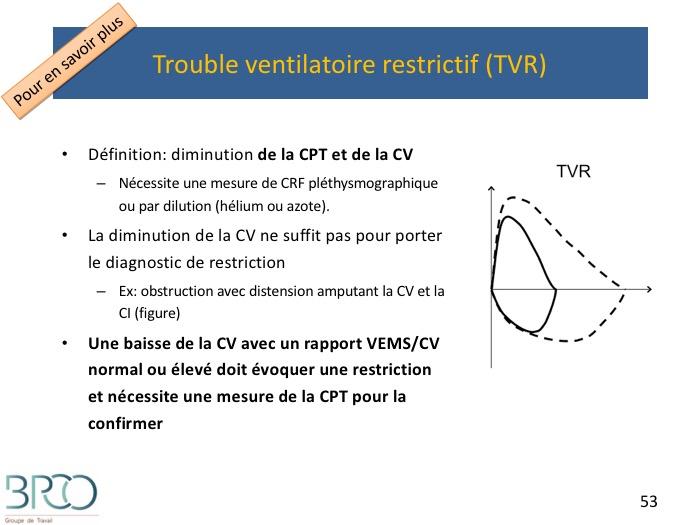
Définition: diminution de la CPT et de la CVNécessite une mesure de CRF pléthysmographique ou par dilution (hélium ou azote).La diminution de la CV ne suffit pas pour porter le diagnostic de restrictionEx: obstruction avec distension amputant la CV et la CI (figure)Une baisse de la CV avec un rapport VEMS/CV normal ou élevé doit évoquer une restriction et nécessite une mesure de la CPT pour la confirmer
Algorithme d’interprétation de la courbe débit volume
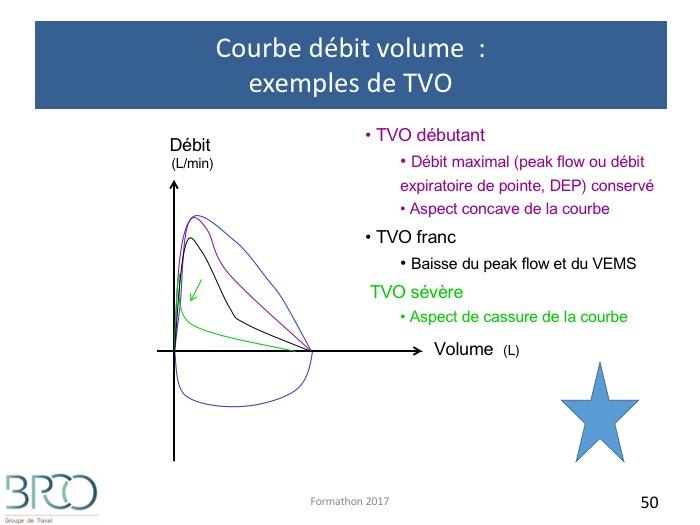
Courbe débit volume : exemples de TVO
Réversibilité du TVO ?
Le TVO est–il réversible?
*Recommandations ATS/ERS ERJ 2005Recherche d’une réversibilité après bronchodilatateurAdministration de 400 µg de salbutamol*Interprétation4 fois 1 bouffée en ADS (Ventoline®), bouffées administrées par l’intermédiaire d’une chambre d’inhalation2e test 15 min après l’administration du bronchodilatateur
Ou 4 bouffées d’Airomir® en Autohaler®, ou Ventilastin ®
Ou autre beta2 agoniste d’action rapide et brève: terbutalineRéversibilité significative: amélioration d’au moins 12% et au moins 200ml par rapport à la valeur initialeVEMS/CV post bronchodilateur normal : TVO complètement réversiblePas d’amélioration significative après bronchodilatateur
VEMS/CV post bronchodilatateur < normal : TVO partiellement réversibleTVO non réversible

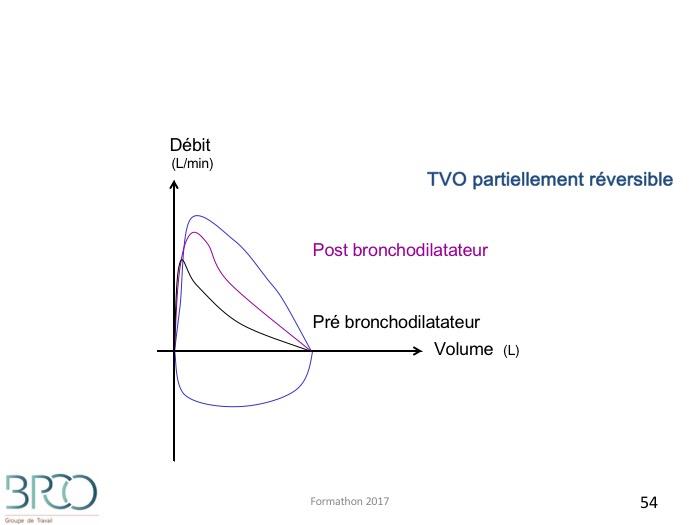
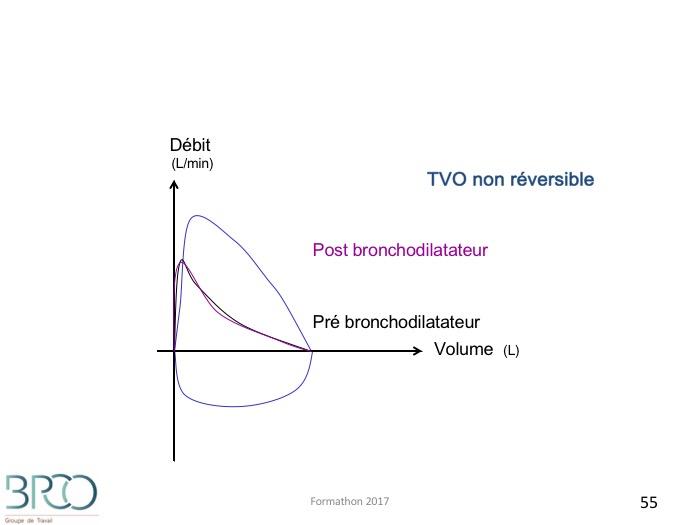
Réversibilité: limites
Le diagnostic de BPCO impose de disposer d’une mesure après bronchodilatateur montrant la persistance du TVO.
Si une première mesure est effectuée préalablement à l’administration de bronchodilatateur, cela permet de calculer le niveau de réversibilité.
A savoir sur BPCO et réversibilité :
Interprétation de la courbe débit volume suiteUne réversibilité partielle n’exclut pas le diagnostic de BPCO
La réversibilité peut être variable d’un jour à l’autre chez le patient BPCO
Une réversibilité « importante » (400 ml ou plus, par exemple) doit faire suspecter un asthme :diagnostic différentiel de la BPCO ou asthme associé à la BPCOMais il n’y a pas de seuil de réversibilité séparant clairement BPCO et asthme
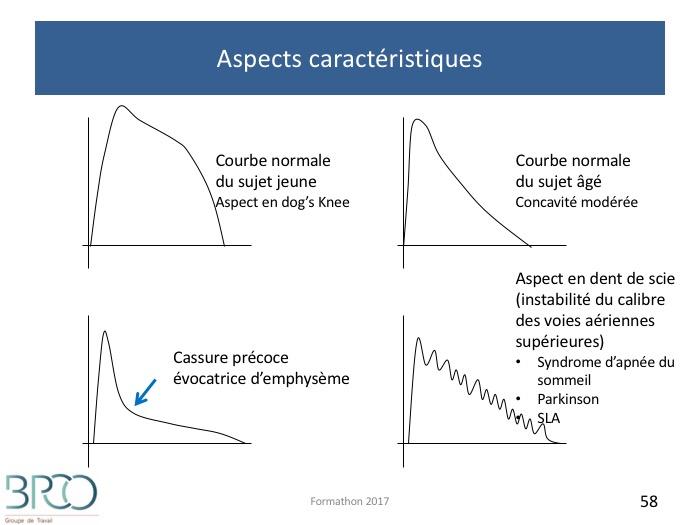
Aspects caractéristiques
Le compte rendu doit comporter
Quiz acceptabilité reproductibilitéNom, prénom, date de naissance du malade, taille, poids
Indication clinique incluant la symptomatologie et facteurs de risque respiratoires
Qualité de réalisation des manœuvres
Existence ou non d’un syndrome obstructifSévérité du syndrome obstructif si présentEventuels éléments évocateurs de syndrome restrictif
En cas de syndrome obstructif, si un test de réversibilité est effectué :Agent bronchodilatateur utilisé, dose administrée
Amplitude de changement du VEMS
Caractère significatif ou non de la réversibilité
Nom et signature du praticien
Le CR doit être archivé
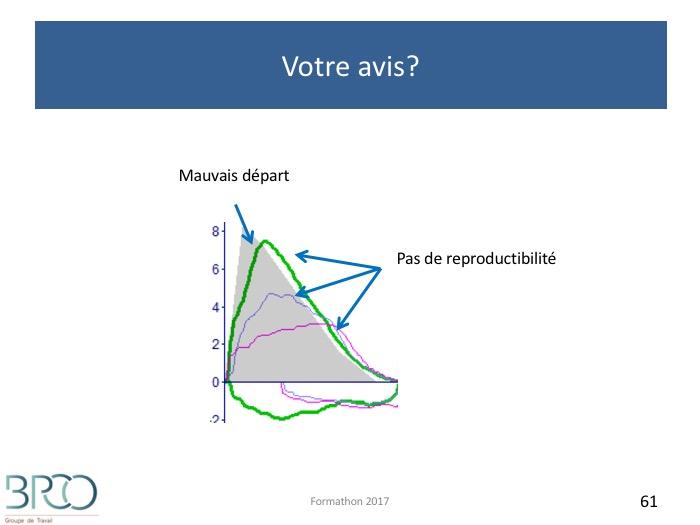
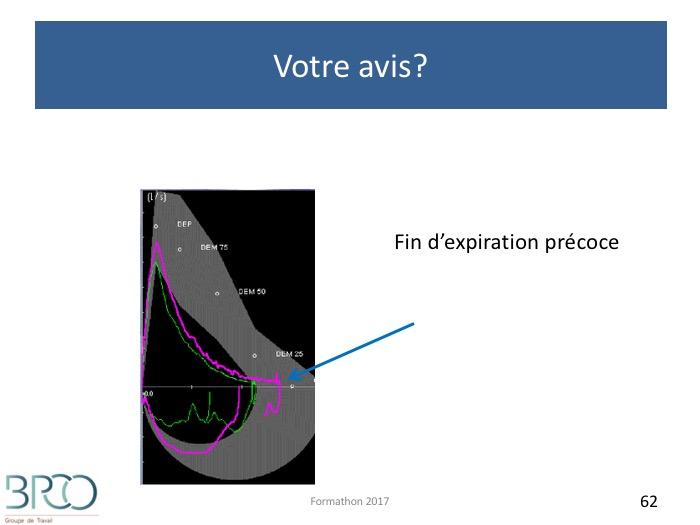
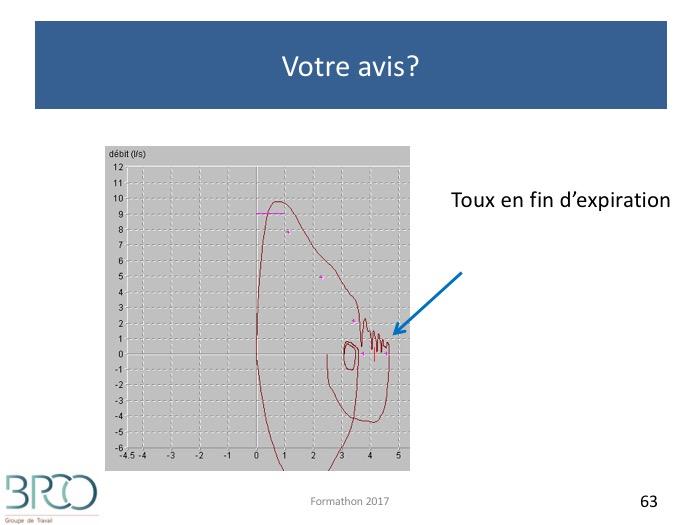
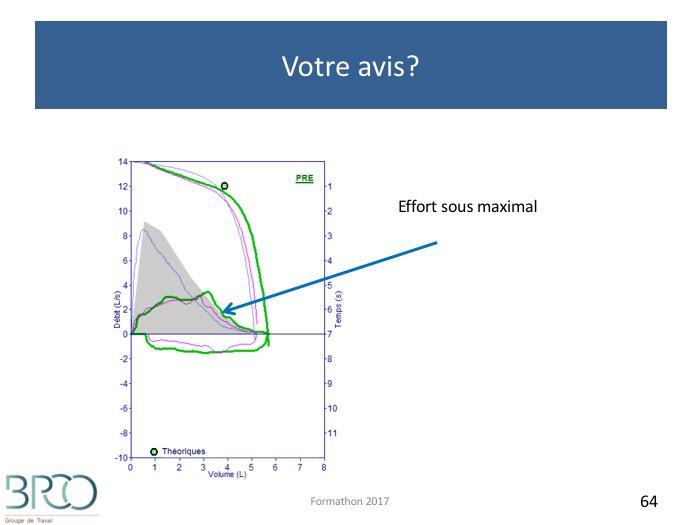
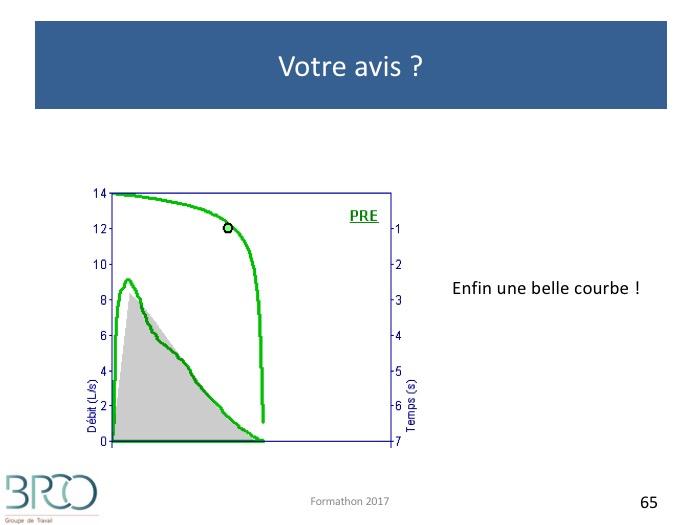
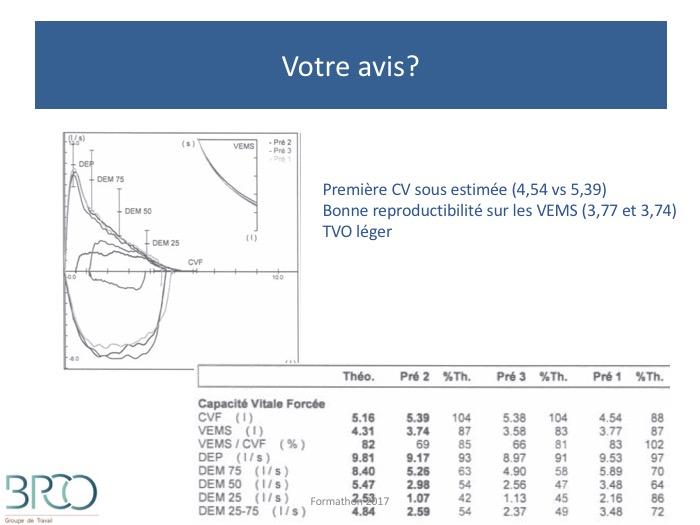
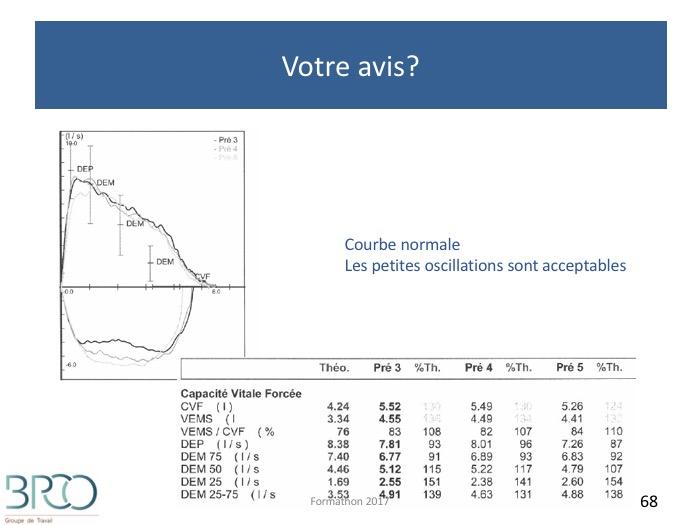
Quiz Interprétation
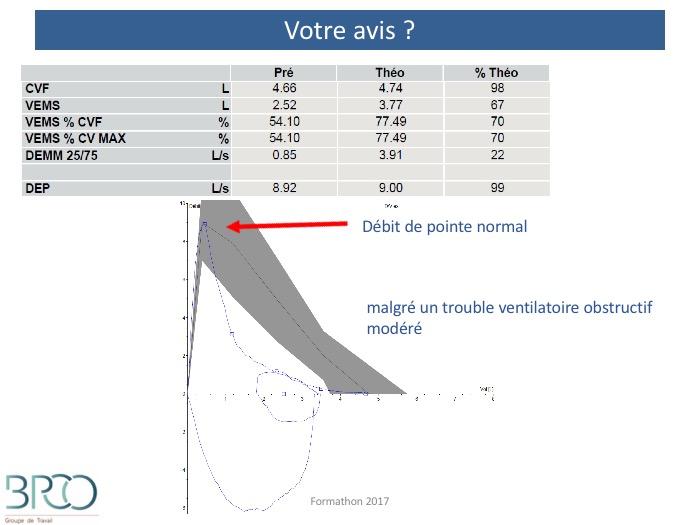
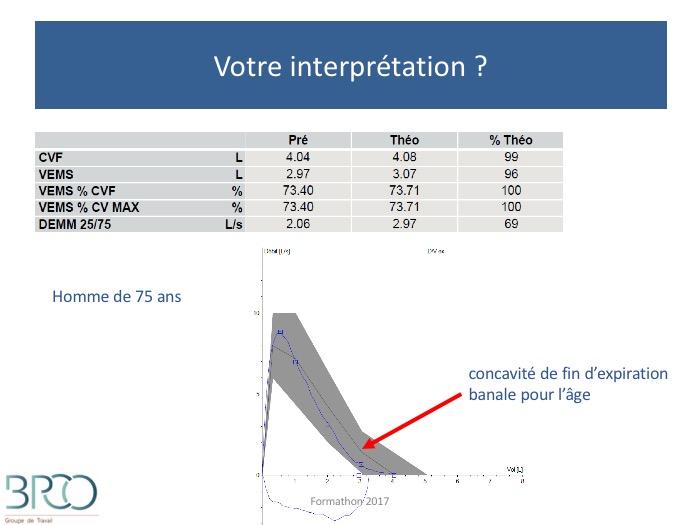
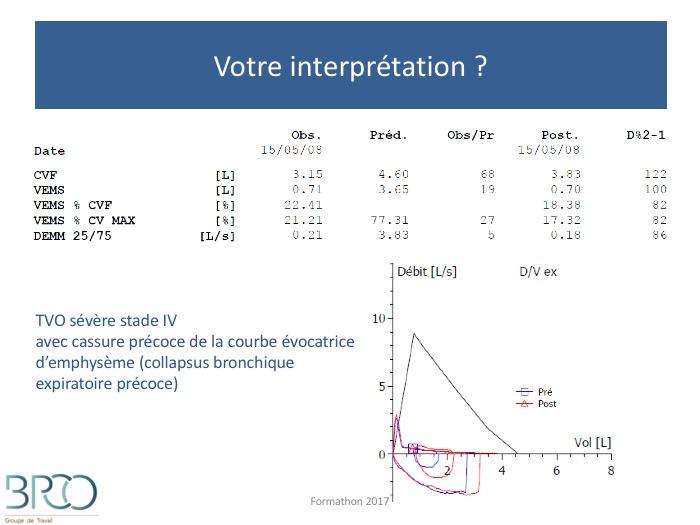
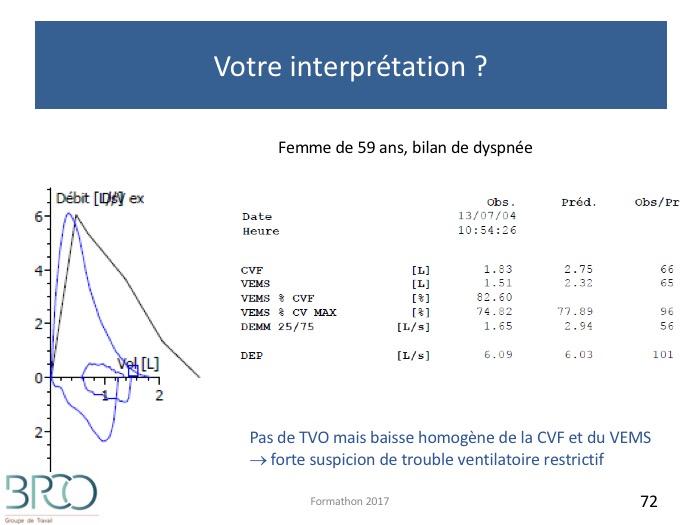
Courbe débit volume inspiratoire
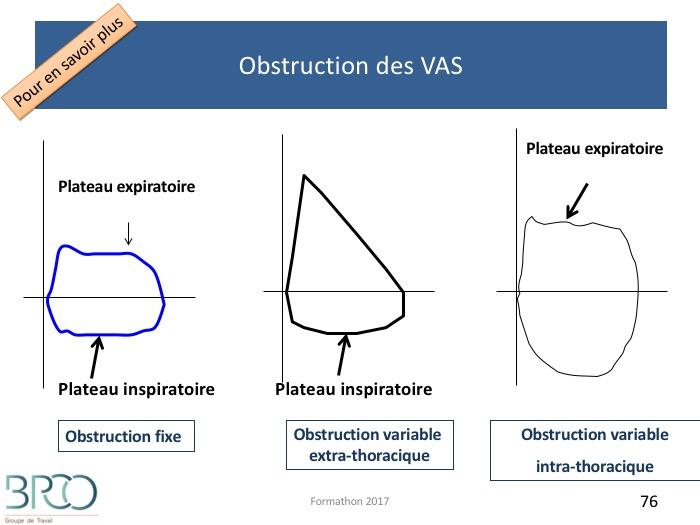
Plateau inspiratoire (figure dia suivante)Correspond à une obstruction des voies aériennes centrales extra thoraciquesLaryngé: exemple dysfonction des cordes vocalesAssociée ou non à un plateau expiratoire
Trachéale haute
La sensibilité de ce signe est cependant modérée
Obstruction des VAS
Take-home messages
Spirométrie => diagnostic d’un trouble mais pas forcément d’une maladie => examens complémentaires chez spécialiste si besoin
Quantification permet d’évaluer la gravité de la maladie
Réalisation en cabinet:
Nécessite un apprentissage mais faisable une fois acquis
Cotation GLQP012