Repérage et signalement de la maltraitance infantile
Dr Anne MATTHEWS-GAULON
Pédiatrie sociale Précarité
Hôpital Jeanne de Flandre CHRU Lille
Reconnaître une maltraitance est toujours délicate.
Peur de se tromper, peur des conséquences administratives ou judiciaires, peur des conséquences sur la relation médecin-patient.
L’affaire d’Outreau, l’affaire dite du »petit Marc » en 2008 ont marqué nos consciences professionnelles et particulièrement celle de notre région.
De plus les présentations évoluent. La clinique s’enrichit de notre évolution sociétale, de l’évolution de la famille.
Quel médecin n’a pas été confronté à ces conflits de couple où l’enfant est otage. Que faire devant ces allégations de maltraitance, d’abus sexuels ? Allégations erronées par la souffrance en lien avec le traumatisme de la séparation, fausses allégations prenant l’allure de syndrome de Münchhausen par procuration voir d’aliénation parentale ou vraies allégations.
Comment réagir ?comment faire la part des choses.
Ces enfants au cœur des séparations parentales conflictuelles a fait l’objet du rapport thématique de la Défenseure des enfants en 2008.
Ceci nécessite une vigilance particulière.
Il faut aussi savoir ouvrir les yeux devant des situations qui peuvent paraître banales pour ne pas méconnaître une présentation inhabituelle ou une maltraitance cachée .l’hypothèse de maltraitance dans des situations médicales ou chirurgicales peu claires doit faire partie des « tiroirs diagnostics »
Le médecin doit faire preuve de prudence et circonspection tout en restant attentif à ce que dit l’enfant et ce que son corps exprime.
Sujet tabou avant 1980, les abus sexuels chez l’enfant font souvent la une des médias .des mères s’inquiètent alors devant une tache dans la culotte !
La moindre manifestation de sexualité infantile se trouve dramatisée et interprétée en abus sexuel.
Et pourtant il faut aussi penser que la violence entre enfants existe, que des abus sexuels peuvent survenir dés le plus jeune âge.
Reconnaître et après ?que faire ?quelle prise en charge proposer ?
Il faut pouvoir resituer la loi tout en la respectant. Que nous apporte la loi de protection de mars 2007 ?
Le diagnostic de maltraitance est souvent difficile car il ne repose sur aucun signe spécifique.
En dehors de très rare forme clinique, où le diagnostic paraît certain, le médecin est dans la majorité des cas face à une suspicion.
La suspicion de maltraitance peut être le motif de consultation mais parfois une découverte fortuite à l’occasion d’une prise en charge d’un tout autre motif.
Les signes d’alerte seront de trois ordre : signes cliniques enfant ou parent, propos de l’enfant ou de son entourage, comportement de l’enfant ou de sa famille.
Certains indices généraux sont communs dans toutes les formes de maltraitance :
-explication absente, vagues, peu claires, changeante pour les lésions constatées, réponses évasives ou agressives
-mécanisme évoqué non plausible, non en rapport avec le développement psychomoteur de l’enfant
-délai de prise en charge et recours aux soins
- intervention d’un autre enfant
-histoire inexpliquée (aucun témoin lors de l’évènement traumatique)
-discordance entre histoire racontée et importance de la lésion
-motif de consultation ou d’hospitalisation autre, découverte à l’examen de lésions supplémentaires non auparavant annoncées
-lésions d’âge différent
-nomadisme médical, changement fréquent de médecin pour la prise en charge de traumatismes
-indications fournies par des tiers ou par l’enfant lui-même
Certains comportements parentaux vont interpeller :
- comportement inadapté face aux lésions : indifférence, banalisation
- refus d’examiner l’enfant ou soigner l’enfant
- les parents mettent des obstacles à ce que l’enfant soit seul avec les personnes qui le soignent
- comportement faisant suspecter une addiction (alcool, toxicomanie)
Une maltraitance physique pourra être suspectée devant des ecchymoses, brûlures, fractures.
Certaines caractéristiques, la localisation, une forme évocatrice (fer à repasser, brûlure de cigarette…) permettent d’orienter vers une origine accidentelle ou vers une maltraitance.
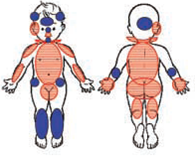
Localisation suspecte (en rouge sur le schéma): thorax, dos, siège, organes génitaux, face postérieure de la cuisse, oreilles, angles de la mâchoire, mastoïde, joues, lèvre
Supérieure, frein de la langue ou des lèvres (introduction forcée, gavage coercitif),
Cou (marques de strangulation), nuque, face antérieure des avant bras (protection contre les coups), épaules, bras et face dorsale des mains symétriquement.
Localisation accidentelle (bleu ) : front, tempes, nez, menton, hanches, bassin, genoux, tibias, coudes, face postérieure de l’avant-bras et paumes des mains.
Face aux brûlures,le caractère symétrique et bilatéral, une localisation en gant ou en chaussette, génitale et siège, en flexion seront évocateurs.
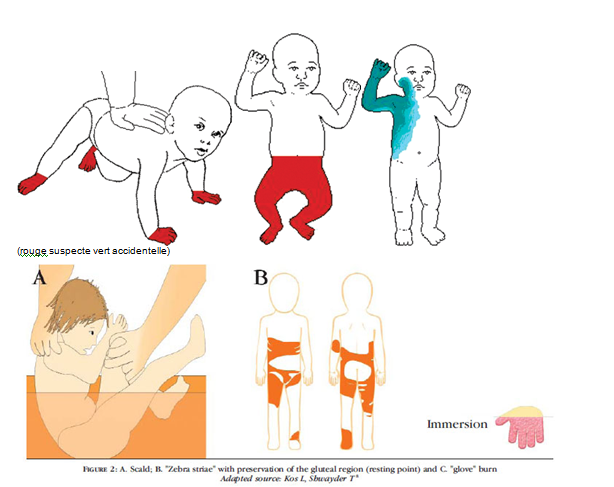
Face à une suspicion de maltraitance sexuelle il conviendra de se demander y a-t-il ou non notion de pénétration, les faits datent-ils de plus ou moins 5jours , l’enfant est-il en contact avec l’agresseur présumé, la famille est-elle protectrice ?
Le diagnostic d’une maltraitance est basé sur une bonne connaissance des facteurs de risque de fragilité liée à l’enfant, à la famille et à l’environnement.
Le diagnostic doit toujours être présent à l’esprit.il faut savoir y penser, Ne pas rester seul
Il convient de se poser 3 questions :
Urgence de soins et de constat, de protection, d’accompagnement.
En cas de lésions fortement suspectes, une hospitalisation est recommandée, évoquant le besoin de surveillance des lésions, d’examens complémentaires sans parler de maltraitance afin de réaliser en milieu neutre et protégé une évaluation médicale, psychologique et sociale. L’hôpital n’est pas un lieu stigmatisant, il est facilement accepté par les familles.
Pour aider à la décision de l’hospitalisation, il est recommandé, si besoin, de contacter préalablement un médecin hospitalier senior des urgences pédiatriques afin de prendre un avis, et d’organiser les modalités d’accueil.
Il est recommandé que le médecin qui a préconisé l’hospitalisation s’assure que le mineur a bien été conduit à l’hôpital.
L’hospitalisation ne peut être imposée aux parents.. Si les parents refusent l’hospitalisation, si la maltraitance est évidente ou si les lésions sont graves, le médecin doit réaliser un signalement judiciaire auprès du Procureur de la République du tribunal de grande instance ou de son substitut (joignable 24 h/24, même les jours fériés, par le biais d’une permanence téléphonique du commissariat ou de la gendarmerie)
Cependant, si le mineur n’est pas en contact permanent avec son agresseur, si les faits sont anciens, l’hospitalisation n’est pas recommandée de façon systématique,
En cas de maltraitance sexuelle suspectée les situations justifiant un examen en urgence sont rares :
_ Médico-judiciaires, si agression depuis moins de 5jours , avec notion de pénétration : pour rechercher des lésions récentes
_ Médico-chirurgicales : signes somatiques ou psychiques sévères
(Lésions chirurgicales, perturbation psychologique aiguë, etc.), mise en place de prévention d’une grossesse chez une enfant pubère, prévention d’une IST.
En l’absence de critères d’urgence, une évaluation pourra se faire en consultation hospitalière ou en s’adressant aux services du Conseil Général, chef de file de la protection de l’enfance depuis la loi de mars 2007.
D’autres clignotants doivent inciter à une prévention spécifique.
Face à des pleurs du nourrisson, sensibiliser et informer les parents des risques de secouer un enfant, apprécier le degré d’épuisement parental.
En cas de séparation parentale, veiller à ce que l’enfant ne devienne pas l’enjeu d’un conflit parental ,rappeler que le couple parental survit au couple marital, la notion de partage de l’autorité parentale en matière de décisions concernant la santé physique ,mentale, sécurité, entretien et sécurité trop souvent confondue avec les droits de visite et d’hébergement et la résidence principale .
Une vigilance sera de mise dans la rédaction des certificats médicaux dans ces situations de conflit et d’allégations de maltraitance.
En cas de violence conjugale, sensibiliser au risque de violence directe pour l’enfant mais aussi de violence indirecte (impact psychologique de voir, entendre, vivre dans de tel climat)
Le constat d’un calendrier vaccinal mal suivi ,des réticences face à l’obligation vaccinale doivent parfois inciter à rappeler le code de santé publique (Article L3116-4
n Modifié par Loi n°2007-293 du 5 mars 2007 - art. 37 JORF 6 mars 2007
n Le refus de se soumettre ou de soumettre ceux sur lesquels on exerce l'autorité parentale ou dont on assure la tutelle aux obligations de vaccination prévues aux articles L. 3111-2, L. 3111-3 et L. 3112-1 ou la volonté d'en entraver l'exécution sont punis de six mois d'emprisonnement et de 3 750 Euros d'amende).
Le médecin a un rôle primordial au sein du dispositif de la protection de l’enfance.les clignotants doivent lui permettre de prévenir, repérer et orienter vers les différents acteurs du réseau.