La scoliose
LES
SCOLIOSES IDIOPATHIQUES DE L’ADOLESCENT : évaluation clinique et suivi
Adolescent idiopathic scoliosis: clinical assessment
and following
Pr
DEMAILLE S (1) ; Dr J-F CATANZARITI (2)
1 :
DEMAILLE Samantha, MD, PhD, MPR, CRF l’Espoir, Lille Hellemmes, Maison Médicale
Jean XXIII, Lomme.
2 : CATANZARITI Jean-François, MD, MPR, CRF Marc
Sautelet, Villeneuve d’Ascq.
Mots
clés :
Scoliose
idiopathique, adolescent, diagnostic, évaluation, suivi
Keys words :
Idiopathic scoliosis, adolescent, diagnosis, clinical
assessment, following
Introduction :
La scoliose est la plus fréquente des déformations rachidiennes, et est dans
90% des cas idiopathique (ou essentiel) chezl’enfant et de l’adolescent [Nault
ML, Spine 2002].Sa prévalence est entre 2 et 3% (Weinstein 2008) des enfants de
10 à 16 ans, avec un sex ration de 3,6 pour 1 [Nault ML 2002] en défaveur des
filles.
La
scoliose idiopathique est une déformation non réductible, caractérisée par une
déformation tridimensionnelle, et entraine des modifications de contraintes
exercées au niveau du tronc [Jaremko JL 2002]. Cette irréductibilité l’oppose
aux attitudes scoliotiques. La rotation vertébrale, caractéristique de la
scoliose, se traduit par une asymétrie du tronc, appelée gibbosité.Le
diagnostic de la scoliose est donc clinique. Elle est confirmée par la
radiographie (Référentiel HAS 2008).
Diagnostic de la scoliose idiopathique
(SIA) :
On
ne parle de SIA (Scoliose Idiopathique de l’Adolescent)qu’après avoir éliminé toutes
les autres étiologies possibles pouvant être à l’origine d’une déformation
rachidienne. L’examen clinique neurologique complet est donc le 1er examen à
faire. Il faut explorer le tonus, les réflexes et le testing moteur afin
d’éliminer une scoliose neurologique. En cas de syndrome pyramidal ou de
déficit moteur, il faudra évoquer une atteinte neurologique,tels que les IMC ou
cerebralpalsy[Mallet JF, 2011]. La scoliose peut être symptomatique d’affection
neuro-musculaire (myopathies), de troubles de la minéralisation osseuse
(ostéoporose, rachitisme), et chez l’adulte, de rhumatisme chronique.
Au
moindre doute (syndrome pyramidal retrouvé), il faut faire une IRM rachidienne
pour éliminer une lésion tumorale intra ou extra-médullaire, une anomalie vertébrale
congénitale (hémi-vertèbre, bloc vertébral se majorant avec la croissance …) ou
acquise.
Il
faut savoir rechercher, en particulier si la scoliose est douloureuse, une origine
inflammatoire ou infectieuse vertébrale. L’examen des membres inférieurs est
indissociable de cet examen, afin d’éliminer par mesure, une inégalité de
membres inférieurs. Il faut vérifier l’horizontalité du bassin et mesurer les
membres (voire faire un orthopangonogramme), pour ne pas traiter une attitude
scoliotique … sans traiter les membres.
L’examen
clinique est complet permet de pouvoir conclure à une SIA, et d’éliminer une
scoliose dite secondaire.
Interrogatoire :
A
la 1ère consultation, il faut rechercher les circonstances de
découverte de la scoliose. La SIA est de découverte fortuite, sur un enfant ou
adolescent asymptomatique. Il faut reprendre ses antécédents personnels (dont
tout élément pouvant faire suspecter une origine neurologique), et familiaux
(scoliose chez la mère, ou chez un frère ou une sœur). La date des 1ères règles
est un repère majeur, car cela laisse environ 2 ans de croissance après cette
date.
En
cas de rachialgies douloureuses, il faut savoir remettre en cause le diagnostic
de SIA (Théroux J 2015)
L’examen
clinique se fait sur un enfant déshabillé (en slip ou culotte), sans chaussure
ni chaussette. L’examen doit être méthodique, et se fait en 3 étapes :
examen debout, examen assis, examen en décubitus.Il faut une toise, un fil à
plomb, un mètre-ruban, un scoliomètre (ou un niveau à bulle), et un podoscope.
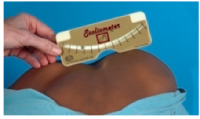
Scoliomètre
Examen debout :
On
observe la façon de se déplacer de l’enfant, de se tenir (tonique, hypotonique,
vouté …), de dissocier les ceintures. On cherche l’équilibre du bassin, du
rachis et la morphologie des membres inferieurs.
On
regardera s’il existe une asymétrie faciale, un torticolis, si l’enfant porte
des lunettes, s’il existe une asymétrie de la paroi thoracique (thorax en
carène ou en entonnoir), le reflet des déviations costales, le morphotype des
membres inférieurs (genuvalgum ou varum), la qualité des appuis au sol (pieds
plats ou creux). Il faut savoir rechercher un syndrome dysmorphique (maladie
plus globale pouvant intégrer la scoliose dans ses signes), ou une atteinte
neurologique plus globale. L’état cutané est inspecté, pour éliminer des taches
café au lait (neurofibromatose), un kyste pilonidal … cet examen permet de voir
une asymétrie des triangles de la taille (« coup de hache ») marquant
la déviation du tronc [Villemure, 1999].
On
mesure la taille de l’enfant debout, mais aussi assis (taille ente la tête et
le siège) : la taille assise reflète la croissance du tronc.On note les
signes pubertaires : pilosité, bourgeons mammaires, volume testiculaire
(classification de Tanner).
Profil - Mesure de la ligne de
gravité :
La
verticale baissée par le fil à plomb depuis l’oreille (tragus) doit passer en
avant du grand trochanter de la hanche. On vérifie que les épines iliaques
postéro-supérieures sont bien horizontales. Si ce n’est pas le cas, avant de
conclure, il faut équilibrer le bassin avec des cales sous les pieds, de
hauteurs différentes mais ajustées, jusqu’à obtenir cet équilibre. L’examen du
rachis ne sera réalisé qu’alors.
Mesure de l’équilibre de profil :
Le
fil à plomb permet aussi de mesurer les courbures sagittales en mesurant
l’écart entre la verticale et les reliefs osseux de C7, T8/T9, L3 et S2. Ce
sont les flèches, mesurantrespectivement 40mm, 0mm, 35mm, 0cm. On évalue s’il y
a un enroulement des épaules, une antéprojection du tronc ou une
postériorisation. On évalue l’harmonie des courbes, à la recherche de courbures
accentuées (dos creux), diminuées (dos plat), d’effacement ou d’extension des
courbures,… voire d’inversion de courbures.
Plan
frontal - Mesure de l’équilibre:
L’examen
se fait au fil à plomb (qui donne la verticale, et donc perpendicularité
l’horizontale). Il apprécie l’horizontalité des épaules (déséquilibre, inclinaison
scapulaire, décollement scapulaire, reflet de la composante rotatoire),
l’horizontalité du bassin (par repérage des épines iliaques postérieures), la
verticalité de l’occiput par rapport au pli interfessier.
De
dos et de face, on étudie le pli de la taille (les « hanches » de
couturière), à la recherche d’un coup de hache, témoin d’une déviation
rachidienne.
De
dos, le fil à plomb est placé sur l’apophyse épineuse de C7. Si le fil à plomb
passe par le pli interfessier, on parle de scoliose équilibrée. Sinon, on parle
de scoliose déséquilibrée.
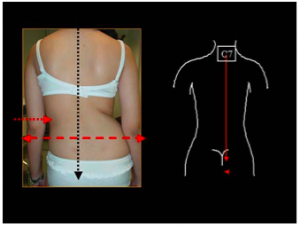
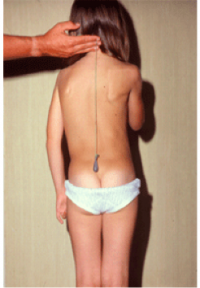
Mesure
de l’équilibre debout en dynamique :
L’examen
clinique s’attache ensuite à rechercher unedéformation de la colonne lors de
l’enroulement antérieur du tronc (patient se penchant en avant, mains jointes,
jambes tendues, avec pour consigne « d’enrouler son dos, de la tête aux
fesses »). Cettedéformation est la gibbosité, traduit une rotation des
vertèbres autour de l’axe verticale de la colonne et signe l’existence d’une
scoliose vraie. Il faut s’attacher à compter le nombre de gibbosité, leur
hauteur, leur localisation (niveau rachidien) et leur étendue pour pouvoir en
surveiller l’évolution dans le temps.
Les
gibbosités thoraciques et cervico-thoraciques sont mieux visualisées en se
mettant à la tête du patient. Pour les gibbosités lombaires et
thoraco-lombaires, l’examinateur se met en arrière du patient.
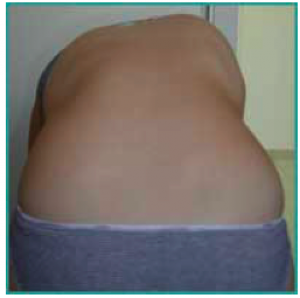
Gibbosité Dorsale Droite
Quand
le patient se redresse, lentement, on va mesurer par le scoliomètre, ou avec
une règle et un niveau à bulle, la hauteur de la ou des gibbosité(s), de part
et d’autre de la ligne des épineuses. La ligne de référence est la ligne des
apophyses épineuses. En raison de la présence des côtes, la gibbosité sera plus
marquée à l’étage dorsal qu’à l’étage lombaire, pour une même angulation
(rotation vertébrale). Cette mesure, indispensable, est à répéter lors de
chaque suivi de l’enfant. Elle est à réaliser debout, mais aussi assis. Cela
supprime le biais des membres inférieurs (et confirme donc une scoliose vraie),
et apprécie la souplesse du rachis. Une scoliose « raide » est de
moins bon pronostic.La position penchée permet aussi d’évaluer la
« souplesse » de la scoliose, en latéral, en essayant
« d’ouvrir » la gibbosité. C’est le bending, afin de visualiser la
réductibilité.
Enfin,
l’ensemble de la souplesse du rachis est testée et évaluée :
flexion-extension avec mesure de la distance doigts-sols, de l’indice de
Schober, de l’indice de Schöber-Mac Raë, les inclinaisons (distance doigts
sol), et en rotation.
Examen
assis :
Les
mesures de gibbosités, de souplesse et la taille sont reprises en position
assise. Cette position majore les courbures, et permet de s’affranchir de
l’équilibre du bassin.
Examen
en décubitus :
C’est
l’examen neurologique et orthopédique de l’enfant. On évalue aussi le rachis et
sa souplesse par un examen à plat ventre, en bout de table.On teste aussi la
souplesse rachidienne, la liberté d’enroulement de la ceinture scapulaire, la
mobilité de la ceinture pelvienne. On réalise une goniométrie des hanches,
genoux et chevilles, et rechercher des rétractions musculo-tendineuses. Une
rétraction du droit antérieur est à l’origine d’une antéposition de bassin. La
rétraction des ischio-jambiers, est à l’origine d’une rétroposition.
Bilan
radiologique :
Ce
bilan ne fait que confirmer ce qui est observé cliniquement. Un article
détaille ce bilan.
La
radiographie permet de « chiffrer » la scoliose par mesure de l’angle
de rotation et l’inclinaison, et donc d’assurer le suivi dans le temps. C’est
l’angle de Cobb. Cependant, cet angle est un des éléments de l’examen et ne se
suffit pas : on se peut se baser sur une seule mesure faite dans un seul
plan pour suivre cette déformation tridimensionnelle.
Intérêt
du suivi de l’enfant :
Les
scolioses évoluent en général en 3 phases : aggravation lente (qui précède
le début de la puberté), aggravation rapide (commence au début de la puberté
avec l’apparition des premiers poils pubiens, dure environ 2 ans, et se termine
vers Risser 4-5) et une phase de stabilisation qui fait suite à la maturation
osseuse et dure toute la vie d’adulte.
En
pratique, le suivi doit être régulier : en principe, deux mesures espacées
de 4 à 6 mois doivent permettre d’affirmer l’évolutivité de la scoliose avant
d’entreprendre un quelconque traitement orthopédique. Devant une scoliose
découverte tôt, à petit angle, on peut même se permettre d’attendre une
troisième mesure pour confirmer la pente évolutive et pallier aux imprécisions
de mesure (+/- 3°). Devant une petite scoliose d’une dizaine de degré, de
découverte tardive après les premières règles ou Risser 1, le risque évolutif
est minime et la surveillance vise surtout à ne pas passer à côté d’une forme
secondaire à une cause spécifique.
Dans
les scolioses de plus de 20°, découvertes en début de phase pubertaire, a
fortiori dans les formes de plus de 30°, le risque évolutif devient majeur et
il paraît légitime de discuter un traitement d’emblée, sans attendre une
aggravation supplémentaire.
L’HAS
recommande en 2008 que « toute scoliose est susceptible de s’aggraver, ce
qui impose un suivi régulier ». Même si seules 30% des scolioses évoluent,
le suivi tous les 4 à 6 mois est indispensable, avec des clichés lors de chaque
changement de corset, ou une fois par an.
L’utilisation
de système peu irradiant, tel que l’EOS, permet un suivi radiologique précis.
Le
pronostic évolutif d’une scoliose est variable selon différents
paramètres : le type de courbure, l’angle de la scoliose et l’importance
de la rotation, l’âge de découverte de la scoliose, le couloir de croissance de
l’enfant (maturation sexuelle et osseuse), l’existence d’un dos plat à l’examen
clinique.
Mais
l’examen initial n’est pas prédictif de l’évolution de la scoliose [Kouwenhoven
2008]. Les courbures thoraciques courtes ont un potentiel d’aggravation
redoutable, d’autant plus s’il existe un déséquilibre clinique des épaules ou
du bassin, un dos creux, et une importante gibbosité.
Il
est difficile de chiffrer précisément les risques évolutifs, mais :
-
Scolioses thoraciques : risque
d’aggravation de 77%.
-
Scoliose thoraco-lombaires :
risque d’aggravation de 67%.
-
Scolioses lombaires : risque
d’aggravation de 30% (mais risque évolutif plus prolongé et fort potentiel de
dégénérescence arthrosique source de douleurs à l’âge adulte).
-
Scolioses doubles majeures :
risques d’aggravation de 66%.
Pour
conclure :
Une
surveillance clinique régulière, bien codifiée et répertoriée, associée à des
examens complémentaires réduits au strict nécessaire(radiographie, EOS) doit
permettre dans la majorité des cas d’éviter toute surprise évolutive tout en
bannissant les traitements inutiles voire abusifs. La surveillance est surtout clinique :
la taille assis et debout, les caractères sexuels secondaires, les gibbosités,
l’équilibre frontal du tronc, des épaules et du bassin, les flèches sagittales
sont étudiés, notés et comparés pour chaque examen réalisé à 6 mois
d’intervalle, intervalle que l’on peut réduire à 3 mois en période de poussée
pubertaire.
La
scoliose idiopathique, qui par définition apparaît pendant la croissance, ne
disparaît pas à l’âge adulte : elle persistera toute la vie. Que la
scoliose ait été traitée ou non pendant la croissance, il est capital de savoir
ce que deviendra la déformation et quelles conséquences éventuelles elle entrainera
tout au long de la vie.
L’idéal
serait la surveillance régulière et prolongée de toute scoliose dépistée,
traitée ou non, mais cela est rarement réalisé. L’épidémiologie des scolioses
de l’adulte est mal connue, car seules celles ayant un retentissement ont
recours aux consultations spécialisées. Beaucoup d’autres, bien tolérées ou
considérées comme telles, échappent à tout contrôle.
Points forts :
La scoliose est une déformation
tridimensionnelle irréductible.
Son diagnostic est clinique, sur un
enfant déshabillé.
Son caractère idiopathique ne sera
affirmé qu’après un examen clinique et neurologique rigoureux.
La prise en charge précoce permet en
général un bon contrôle de la scoliose.Le dépistage précoce permet une prise en
charge précoce, adaptée.
L’angulation et l’évolution orienteront
la prise en charge (kinésithérapie, appareillage, chirurgie).
Le suivi ne sera arrêté qu’à distance
de la fin de la croissance.
Pensez à suivre les filles des femmes
scoliotiques, en raison du caractère héréditaire.
Highlights :
suivi d’une scoliose
-
AVANT 10 ANS :
On
se situe en phase d’évolution lente. La détermination de la pente évolutive
nécessite deux voire trois consultations à 6 mois d’intervalle. Si la pente
évolutive n’est pas trop menaçante, on poursuivra le suivi clinique tous les 6
mois à 1 an, le suivi radiologique par une téléradiographie de face debout tous
les un à deux ans.
Il
sera inutile de répéter les clichés de profil car la mesure clinique des
flèches sagittales est assez contributive, et les clichés couchés n’ont pas
d’implication dans la mise en route d’un traitement.
-
APRES 10 ANS :
Il
faut dépister attentivement le point P de démarrage de la poussée de croissance
pubertaire : courbes de taille assis et debout, examen des caractères
sexuels secondaires. Les examens doivent donc être rapprochés : un examen
clinique tous les 3 mois si l’on suspecte une forme évolutive, accompagné de radiographies
répétées qu’à la lumière de l’examen clinique.
Cette
surveillance doit être maintenue tant que le doute sur l’évolutivité de la
scoliose persiste.
En
pratique, les contrôles (au moins cliniques) sont systématiquement effectués
jusqu’aux premières règles – Risser 4. S’il ne s’est rien passé d’inquiétant à
cette date, la surveillance est généralement espacée.
-
A L’AGE ADULTE :
Il
faut se méfier des paliers de croissance parfois observés dans la courbe de
taille. Ainsi, la fin de la croissance n’est affirmée que par le début de
soudure du cartilage de croissance de la crête iliaque à la partie postérieure
(Risser 4).
Une
radiographie est réalisée à l’arrêt du traitement et un an après. Dans les cas
sévères, proches du stade chirurgical, ce suivi annuel peut être prolongé
durant plusieurs années.
Un
suivi à distance est ensuite recommandé, à raison d’un examen clinique et
radiologique, tous les 5 ans à partir de 25 ans (téléradiographie debout de
face et de profil).
Et
surtout, suivre les enfants des femmes scoliotiques en raison du caractère
héréditaire [Kouwenhoven J 2008, Weistein SL 2008] ….
Bibliographie :
Jaremko
JL, Poncet P, Ronsky J, et al. Indices of
torso asymetry related to spinal deformity in scoliosis. Clin
Biomech 2002;17:559-68
Mallet
JF, Bronfen C, Geffard B. les scolioses neurologiques avec bassin oblique de
l’enfant et de l’adolescent. E-mémoires de l’Académies Natioanles de Chirugie,
2011,10(1) :020-024
Référentiel
HAS : scoliose structural évolutive (dont l’angle est égal ou supérieur à 25°)
jusqu’à maturation rachidienne. 2008 Février
Théroux
J, Le May S, Fortin C, Labelle H. prevalence and management of back pain in
adolescent idiopathicscoliosis patients: aretrospectivestudy. Pain ResManag
2015;20(3):153-7.
Villemure
I, Aubin CE, Dansereau J, Petit Y, Labelle H. Ann Chir
1999 ;53(8) :798-807
Weinstein
S, Dolan L, Cheng J, Danielsson A, Morcuende J. Adolescent idiopathicscoliosis.
Lancet 2008;371:1527-37.