pour la Commission Pédagogique (CP)
Les douleurs périnéales chez la femme.
Douleurs périnéales, dyspareunies et vulvodynies : reconnaître et traiter l’origine neuromyofasciale
Dr Martine GRIMALDI - Gynécologue - Nice
Dr Martine GRIMALDI - Gynécologue - Nice
Résumé :
Les douleurs périnéales chroniques sont fréquentes, invalidantes et insuffisamment identifiées sur le plan diagnostique et thérapeutique. Il s'agit d'un syndrome douloureux complexe locorégional, déterminé par une boucle nociceptive où s'articulent des éléments cutanéomuqueux, musculo-aponévrotiques, radiculaires et neurovégétatifs, entretenus par une intégration centrale psycho-émotionnelle.
Cette complexité étiopathologique et la diversité d'expression clinique expliquent l'errance médicale lorsque le syndrome neuromyofascial pelvien n'est pas identifié. Le diagnostic repose sur la recherche de points musculaires “gâchettes” (trigger points), correspondant à des zones de contracture musculaire localisées et de “dérangements douloureux intervertébraux mineurs”, à l'origine de douleurs de type radiculaire de topographie vulvo-inguinale. La prise en charge thérapeutique repose sur la médecine manuelle, suivant un protocole cadré, l'application régulière de désensibilisants locaux et l'accompagnement psycho-émotionnel. Les infiltrations locales de Botox et la vestibulectomie ne doivent trouver leur place qu'en cas d'échec des précédentes mesures thérapeutiques.
La version pdf de l'article original est disponible ici :
Introduction :
La prise en charge des douleurs périnéales chroniques reste souvent difficile et décevante, malgré leur fréquence et leur caractère très invalidant. Il peut s'agir de dyspareunies, primaires ou secondaires, de vulvodynies, de coccygodynies, de douleurs diffuses de la sphère périnéale, douleurs spontanées ou provoquées, isolées ou associées : troubles cutanéomuqueux, signes vésico-urétraux ou anorectaux, égarant volontiers le diagnostic et faisant multiplier les explorations complémentaires.
Ces douleurs font l'objet de multiples investigations, d'une errance médicale la plupart du temps sans résultat satisfaisant, car le bilan lésionnel paraclinique est négatif ou non informatif. Leur retentissement psycho-émotionnel est cependant majeur.
Il perturbe gravement le quotidien, l'image corporelle et la vie de couple.
Le gynécologue recherche volontiers une cause locale trophique ou infectieuse, d'ailleurs souvent retrouvée en tant que facteur déclenchant ou associé, mais les traitements locaux s'avèrent insuffisants face à ces douleurs périnéales chroniques.
Par ailleurs, si l'aspect psycho-émotionnel est toujours à prendre en charge, il n'est que rarement seul en cause. Envisager ces douleurs chroniques sous ce seul aspect psycho-
émotionnel, malgré la forte charge symbolique du périnée féminin, conduit à une impasse thérapeutique dans la plupart des cas.
Une étiologie, peu connue des gynécologues, mérite d'être identifiée, à savoir l'origine neuromyofasciale : il s'agit d' un ensemble de dysfonctionnements mécaniques de l'anneau pelvien et du rachis thoraco-lombaire, responsable de contractures musculaires, de douleurs projetées, associés à des phénomènes neurovégétatifs intriqués, l'ensemble conduisant parfois à un “syndrome douloureux régional complexe” auto-entretenu et majoré par son intégration centrale, car très anxiogène [1, 2].
Dans ce cadre étiologique, une prise en charge adaptée, souvent multidisciplinaire, permet dans près de 60 % des cas une diminution notable de ces douleurs [3], améliorant enfin la vie quotidienne de ces femmes et leur vie de couple quand il s'agit de vulvodynies ou de dyspareunies.
A. Comprendre le syndrome neuromyofascial pelvien
Trois mécanismes fondamentaux peuvent s'associer dans ces douleurs neuromyofasciales : un syndrome myofascial pelvien et périnéal, un “dérangement douloureux intervertébral mineur”, à l'origine de douleurs de type radiculaire, et enfin des phénomènes neurovégétatifs. De cet éclairage physiopathologique découlent un examen clinique rigoureux et une prise en charge thérapeutique adaptée [4].
A.1. Le syndrome myofascial
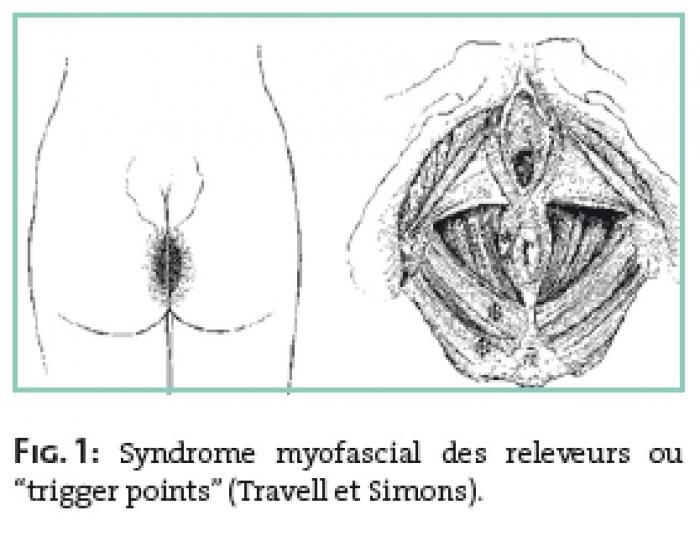
Il s'agit de la présence de zones de contractures musculaires localisées, repérées par la palpation de “points gâchettes” (ou trigger points), décrits par Travell et Simons [5], pouvant entraîner une douleur référée, c'est-à-dire à distance, dans une zone cutanéo-muqueuse plus ou moins étendue, et spécifique du muscle atteint.
La douleur peut s'accompagner de troubles fonctionnels neurovégétatifs expliquant les symptomatologies parfois associées à type de cystalgies, pesanteurs sus-pubiennes, dysurie, proctalgies fugaces…
Les facteurs déclenchants peuvent
être de plusieurs ordres :
– trouble postural global : en particulier, inégalité de longueur des membres inférieurs,
– traumatismes : chute sur le coccyx ou le bassin (ski, roller, sports de compétition),
– accouchement, suites de chirurgie gynécologique ou proctologique, laser vulvaire, épisiotomie,
– mycoses récidivantes, atrophie muqueuse,
– stress psycho-émotionnels, traumatismes sexuels, traumatismes de l'enfance (éducation rigide, climat de violence psychologique ou physique).
Plusieurs zones musculaires, accessibles à l'examen gynécologique, peuvent être le siège d'un syndrome myofascial, responsable de douleurs référées : la topographie de ces douleurs s'éclaire en fonction de l'innervation pluriradiculaire des différents groupes musculaires et de leurs rapports anatomiques avec le nerf pudendal ou ses branches périnéales, ou les racines lombaires pour le psoas (tableau I).
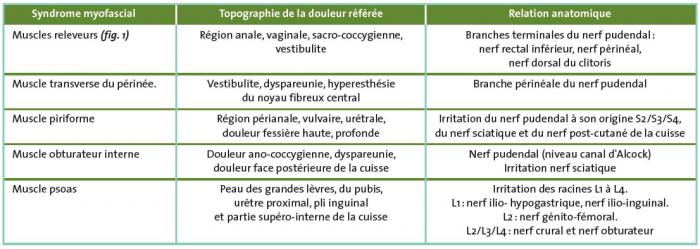
Tableau I : Syndrome myofascial pelvien.
Un dérangement douloureux intervertébral mineur (DDIM) de la jonction thoracolombaire et des segments vertébraux suset sous-jacents peut entraîner une irritation des racines L1/L2, donnant une radiculalgie dans la zone inguinale et les grandes lèvres. Même en cas de syndrome myofascial périnéal manifeste, ce DDIM doit être recherché et pris en compte, car souvent associé en cas de trouble postural global.
A.3. Les phénomènes neurovégétatifs
Ils sont directement liés au syndrome myofascial. Ils se caractérisent par un
érythème muqueux, des phénomènes de cystalgie, d'hyperactivité vésicourétrale, de ténesme… égarant souvent le diagnostic.
Enfin, l'intégration centrale et le vécu anxiogène de la douleur aggravent l'ensemble des phénomènes douloureux, expliquant la nécessité d'une prise en charge multidisciplinaire afin d'interrompre le cercle vicieux nociceptif qui s'est installé, parfois depuis des années.
B. Reconnaître le syndrome neuromyofascial pelvien
L’examen comprend deux axes d'orientation diagnostique. B.1. Recherche de “points gâchettes” musculaires
B.1.1 Par le toucher vaginal (TV) :
– au niveau des différents faisceaux des releveurs,
– au niveau de l'obturateur interne, perçu plus haut et latéralement, contre la membrane obturatrice.
Le TV apprécie également l'existence d'un raccourcissement douloureux ou non, symétrique ou non, des ligaments utérosacrés, lié au spasme des fibres musculaires lisses.
L'existence d'une endométriose péritonéale associée et/ou d'une adéno-myose doit être toujours recherchée, en raison de sa fréquence et de sa responsabilité dans la pérennisation du syndrome myofascial.
B.1.2 Par la palpation externe du périnée sur une patiente en position gynécologique :
– au niveau du muscle transverse profond du périnée,
– au niveau du faisceau ischio-coccygien du releveur,
– au niveau du noyau fibreux central du périnée, souvent le siège d'une hyperesthésie.
B.1.3 Par la palpation de la zone fessière sur une patiente assise ou en décubitus latéral :
– au niveau du muscle piriforme : trigger point retrouvé 5 cm au-dessus de l'intersection de 2 diagonales fictives tracées sur la région fessière,
– au niveau du muscle obturateur interne : directement à cette intersection (fig. 2). Autre repérage possible : tracer la ligne entre le sommet du grand trochanter et le hiatus sacrococcygien; la zone obturatrice est à deux travers de doigt au-dessous, la zone correspondant au piriforme audessus,
– au niveau du grand et du moyen fessiers : zones supérieures de la fesse, centrale pour le grand fessier, externe pour le moyen fessier.
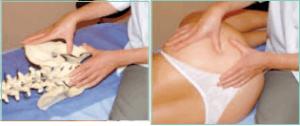
B.1.4 Par le toucher rectal
Patiente en décubitus latéral gauche, l'index perçoit des “points gâchettes” au niveau du faisceau ischio-coccygien, plus haut sur les autres faisceaux des releveurs et, à bout de doigt, sur l'obturateur interne.
Le toucher rectal, très doux et respectueux, est quelquefois extrêmement douloureux en cas de syndrome myofascial important.
B.2. Recherche d'un dérangement intervertébral mineur (DIM)
La recherche d'une irritation radiculaire se fait par “palper rouler” de la peau, à la recherche d'une cellulalgie paravertébrale d'une part, et sur la paroi abdominale antérieure d'autre part, en particulier dans la zone pubienne et inguinale (territoire T12/L1).
Egalement, directement au niveau vertébral, l'examen recherche les signes cardinaux décrits par Maigne [6] caractérisant le DIM : douleur à la pression axiale et latérale de l'épineuse, douleur à la friction zygapophysaire, douleur à la pression du ligament interépineux.
C. Les axes du traitement du syndrome neuromyofascial pelvien
Les trois axes du traitement sont orientés par la physiopathologie du syndrome myofascial pelvien : obtenir le relâchement musculaire, désensibiliser les capteurs cutanéo-muqueux, désactiver les phénomènes neurovégétatifs et l'intégration “centrale” psycho-émotionnelle. C.1. Obtenir le relâchement musculaire
C.1.1 Prise en charge en médecine manuelle
Techniques d'étirement post-isométrique appelé aussi “myotensif” ou muscle energy technic de Mitchell, méthode qui dérive du “contracterrelâcher” employé en rééducation. Elle s'applique aux muscles fes siers, obturateur interne, piriforme et psoas.
Ces techniques peuvent être complétées par des techniques d'étirementvaporisation de cryo-fluorométhane, selon des lignes parallèles au grand axe du muscle à traiter : technique de spray and stretch, de Travell et Simons [7].
La compression ischémique, les pressions glissées doivent être également utilisées, y compris par voie endocavitaire vaginale ou rectale, en particulier au niveau des releveurs et de l'obturateur interne.
L'équilibrage de la posture, en particulier par semelles orthopédiques proprioceptives, est parfois un complément thérapeutique indispensable.
Les auto-étirements doivent également être enseignés à la patiente.
C.1.2 Les infiltrations
>>> Infiltration des trigger points à la bupivacaïne à 0,5 %
Elle est réalisée soit en sous-cutané, soit par voie intramusculaire, et doit
être répétée éventuellement toutes les 2 semaines [8]. L'inactivation des
“points gâchettes” peut également être obtenue par stimulation mécanique simple, à l'aide d'aiguilles d'acupuncture, mais l'anesthésie locale se révèle plus confortable pour la plupart des patientes, et d'une efficacité plus durable dans le temps [9].
>>> Infiltration de toxine botulique
Elle s’effectue par voie périnéale externe, sous anesthésie générale, directement dans les faisceaux musculaires des releveurs et de l'obturateur, en cas d'échec des techniques précédentes.
C.2. Désensibiliser les capteurs cutanéo-muqueux
C.2.1 Automassage à la lidocaïne topique à 5 % en gel
Prescription d'automassages quotidiens du vestibule et du tiers inférieur du vagin, 2 à 3 fois par jour, afin de désensibiliser les capteurs sensitifs, qui entretiennent le “cercle vicieux” nociceptif, et avant chaque rapport.
C.2.2 Infiltration d'anesthésiques locaux, au niveau vestibulaire, en cas d'échec.
En particulier au niveau du noyaux fibreux central du périnée qui peut rester extrêment sensible, malgré une amélioration manifeste du syndrome myofascial pelvien, ce qui maintient une appréhension tenace de toute approche sexuelle.
C.1.3 Vestibulectomie
A pratiquer uniquement en cas d'échec des techniques ci-dessus et de la prise en charge psycho-émotionnelle. Les études témoignent d'une amélioration qui peut être radicale dans 61 à 94 % des cas, avec cependant de possibles complications et des aggravations dans respectivement 15 et 9 % des cas [10].
C.3. Désactiver les phénomènes neurovégétatifs et l'intégration centrale psycho-émotionnelle
C.3.1 Techniques de massage cutané réflexe, au niveau du rachis lombaire et jusqu'à la jonction T12/L1
Il s'agit de réaliser des traits cutanés, effectués avec la pulpe distale des doigts, selon un protocole précis, de part et d'autre du rachis.
Cette technique est à l'origine d'une réaction dermographique, et permet de modifier le tonus neurovégétatif, avec effet para-sympathicomimétique, et de moduler l'histaminosécrétion [11].
C3.2 Prise en charge psycho-émotionnelle
Elle est fondamentale et doit être systématiquement proposée. Il s'agit, plutôt que de thérapies verbales peu indiquées dans ces douleurs chroniques complexes, de proposer des thérapies psycho-corporelles et comportementales, ou dérives : sophrologie, hypnose, EMDR… afin de désactiver l'empreinte douloureuse intégrée au niveau central.
C3.3 A citer, enfin, deux éléments thérapeutiques particuliers :
>>> Les thérapeutiques médicamenteuses sont souvent décevantes, mais peuvent parfois trouver leur place en complément malgré leurs effets secondaires qui en limitent l'utilisation (somnolence, nausées) : antidépresseurs tricycliques (amitriptyline 5 à 10 mg en gouttes, au coucher) ou anticonvulsivants.
>>> La chirurgie de décompression du nerf pudendal, entité clinique très particulière, que cette mise au point n'a volontairement pas détaillé, mais dont la clinique et les modalités de prise en charge, en particulier chirurgicale, doivent être connues [12].
Conclusion
Les douleurs périnéales chroniques représentent souvent un écueil diagnostique et thérapeutique pour le gynécologue, malgré leur fréquence et leur caractère très invalidant. L'origine neuromyofasciale doit être évoquée, en particulier lorsque le bilan lésionnel n'est pas corrélé à la symptomatologie. Des circonstances de survenue particulières, bien que fréquentes en gynécologie, seront recherchées : traumatismes directs, chirurgicaux ou obstétricaux, cutanéomuqueux ou psycho-émotionnels.
La compréhension des trois composantes physiopathologiques que sont le syndrome myofascial pelvien, le dérangement intervertébral mineur et les perturbations neurovégétatives associées, permet d'éclairer ces tableaux douloureux pelviens complexes, dont l'intégration psycho-émotionnelle aggrave le “cercle douloureux”, auto-entretenu. Un examen clinique rigoureux et éclairé permet d'en faire le diagnostic.
La prise en charge souvent multidisciplinaire, basée essentiellement sur la médecine manuelle, les infiltrations des “points gâchettes” et l'accompagnement psycho-corporel et émotionnel permet une amélioration notable dans un grand nombre de cas.
Les thérapeutiques médicamenteuses et la chirurgie peuvent aussi trouver leur place dans cet accompagnement thérapeutique délicat, mais enfin gratifiant pour le thérapeute et la plupart des patientes, très invalidées par ces douleurs périnéales chroniques et jusqu'alors sans réponse thérapeutique satisfaisante
POINTS FORTS
- Les douleurs périnéales chroniques sont souvent à relier à un syndrome neuromyofascial pelvien : contractures musculaires localisées, zones douloureuses à distance du muscle en cause, expliquant la complexité clinique et diagnostique.
- L'origine est plurifactorielle : traumatismes divers, mécaniques et psychiques, agressions de la muqueuse vulvaire, troubles de la posture.
- L'intrication de douleurs de type radiculaire, l'association de signes neurovégétatifs pelvi-périnéaux et le vécu nociceptif psycho-émotionnel contribuent à l'installation d'un syndrome douloureux périnéal complexe.
- L'examen clinique recherche des “points gâchettes” musculaires au niveau des muscles releveurs, obturateurs internes, piriformes, psoas, transverse du périnée, fessiers.
- La prise en charge en médecine manuelle est la base du traitement, appliquée selon un protocole précis : par voie externe sur l'anneau pelvien et le périnée, par voie vaginale et endorectale.
- Les compléments thérapeutiques sont les suivants : application régulière d'anesthésiques locaux, prise en charge psycho-émotionnelle et, en dernier recours, infiltration de Botox et vestibulectomie.
1. Labat JJ, Guerineau M. Hypertonie périnéale et douleur : physiopathologie et traitements. SIFUD, 2004.
2. Mares P, riPart-neveu s. Dyspareunie et vulvodynie : du diagnostic aux outils thérapeutiques. 3e Congrès Gynazur (2006), Nice.
3. GriMaLdi M. Le périnée douloureux sous toutes ses formes. Apport de la médecine manuelle et ostéopathie. Etude clinique. J Gynecol Obstetr Biol Reprod, 2008; 37 : 449-457.
4. bonneau d. Approches des algies périnéales de la femme en médecine manuelle. “Ceinture pelvienne, sacro-iliaque et thérapies manuelles”. Ed. Sauramps médical (2007).
5. traveLL JG, siMons dG. Myofascial pain and dysfunction. The trigger point manual. Philadelphie : Lippincott Williams and Wilkins (1983).
6. MaiGne r. Diagnostic et traitement des douleurs communes d'origine rachidienne, une nouvelle approche. Expansion scientifique française (1989), Paris.
Weiss JM. Myofascial causes of chronic pelvic pain. References en Gynecologie Obstetrique, 2009; vol. 12.
8. baude C. La douleur pelvienne chronique rebelle. Les syndromes myofasciaux. Puddendalsite. com/Dr-Baude (2009).
9. HonG CZ. Lidocaine injection versus dry needling to myofascial trigger point. The importance of the local twich response. Am J Phys Med Rehabil, 1994; 73 : 256-
263.
10. Landry t, berGeron s, duPuis MJ. The treatment of provocked vestibulodynia : a critical review. Clin J Pain, 2008; 24 : 155-171.
11. bossy J. Bases neurophysiologiques des réflexothérapies. Masson (1985), Paris.
12. bautrant e, Gardon G, MoLLo M. How to indicate a surgical decompression for pudendal pain. In : 5th Mediterranean Society of Pelvic Floor Disorders (2007), Caire.
L'auteur a déclaré ne pas avoir de conflit d'intérêt concernant les données publiées dans cet article.
