Diabète de type 2 : remises en questions thérapeutiques
Docteur Rémy LEROY
Aujourd’hui aucun référentiel ne peut être proposé
CLIMAT EN DIABETOLOGIE = SUPPRESSION RIBONAMANT PUIS GLITAZONES « AFFAIRE MEDIATOR » = CLIMAT DIFFICILE NOTAMMENT VIS-A-VIS NOUVELLES MOLECULES
Ce texte n’a pour objectif que d’amener à quelques réflexions et dès lors de donner quelques pistes…
1-Envisager le traitement du diabète de type 2 c’est envisager ce qui convient le mieux au patient qu’on a en face de soi
2- toujours passer un peu de temps à discuter des mesures hygiéno-diététiques
3- dès lors définir l’objectif (HbA1c) à atteindre et la distance qui sépare cet objectif du résultat actuel
4-connaître les mécanismes d’action de chaque classe, sa puissance, ses effets secondaires et ses contre indications
OBJECTIFS
Les patient(e)s qui sont décédés dans les grandes études récentes ont été traités de façon non adaptée à leur fragilité. Ces études ont confirmé l’effet néfaste des hypoglycémies et de la prise de poids importante dans cette population fragile.
Les patient(e)s qui ont été traités très bien au début de leur maladie garderont le bénéfice de ce traitement efficace précoce : « mémoire glycémique »
DONC :
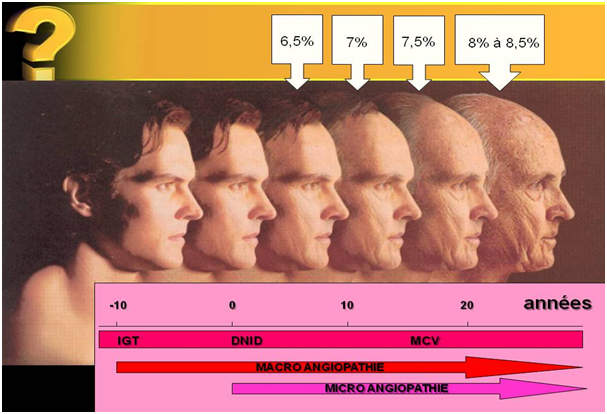
LES TRAITEMENTS A NOTRE DISPOSITION DEBUT 2012
|
MOLECULE ORALE |
ACTION |
Amélioration moyenne HbA1c |
|
METFORMINE |
sensibilité INS (action digestive) |
1 à 2% |
|
INH GLUCOSIDASE |
- Absorption GLU |
0,5% |
|
SULFAMIDES |
sécrétion INS |
1 à 2% |
|
GLINIDES |
sécrétion INS action idem SULF |
1% |
|
INH DPP4 (Gliptines) |
- glucagon & sécrétion insuline |
0,7% |
|
MOLECULE ORALE |
POIDS |
Hypoglycémies |
|
METFORMINE |
- |
0 |
|
INH GLUCOSIDASE |
0 |
0 mais diminution efficacité ressucrage |
|
SULFAMIDES |
|
|
|
GLINIDES |
0/ Idem SULF mais ½ vie courte |
|
|
INH DPP4 |
0/- |
0 |
|
MOLECULE ORALE |
Effets secondaires autres |
CONTRE INDICATIONS |
|
METFORMINE |
Troubles digestifs |
Cl créat < 30 – hypoxémie sévère |
|
INH GLUCOSIDASE |
Troubles digestifs |
Maladies sévères digestives Cl créat < 25 (abs de données) |
|
SULFAMIDES |
allergie |
I rénale et hépatique sévère (CI relative par crainte hypo) |
|
GLINIDES |
allergie |
I hépatique sévère (manque données I hépatique modérée et personnes âgées) |
|
INH DPP4 |
0 bien documenté …..à ce jour |
I rénale sévère – personnes âgées (en cours évaluation et données rassurantes donc CI discutable, plutôt adaptation dose) |
|
MOLECULE INJECTABLE |
ACTION |
Amélioration moy HbA1c |
|
INCRETINOMIMETIQUES |
- glucagon & sécrétion insuline Diminution vidange gastrique Effet central : satiété |
1 à 1,5% |
|
INSULINE |
L’action physiologique de l’hormone |
Molécule la plus puissante censée corriger toutes les élévations HbA1c |
|
MOLECULE INJECTABLE |
POIDS |
Hypoglycémies |
|
INCRETINOMIMETIQUES |
- |
surtout en association molécules augmentant sécrétion INS |
|
INSULINE |
|
|
|
MOLECULE INJECTABLE |
Effets secondaires autres |
CONTRE INDICATIONS |
|
INCRETINOMIMETIQUES
* Exenatide
*Liraglutide |
Communs : nausées à vomissements
Pancréatopathies
Pancréatopathies Problèmes thyroïdiens (données pharmacovigilance pour ces effets rassurantes en 2012) |
Donc déconseillés si maladie digestive sévère ou non stabilisée, neuropathie végétative
Déconseillé si I rénale ou dose adaptée et prudence Moins de crainte si insuffisance rénale |
|
INSULINE |
réaction allergique (rare) |
0 |
CONDUITE DU TRAITEMENT
1 Monothérapie
Importance de la Metformine, bien mener son introduction pour éviter les effets digestifs et se priver trop facilement de son utilisation, ne pas s’acharner avant bithérapie en perdant du temps car 3g/Jour n’a guère plus d’intérêt que 2g/J
Inhibiteur glucosidase : rôle éventuel ici mais effet modeste, tolérance digestive difficile
Inhibiteur de la DPP4 commence à se positionner également si problème utilisation de la Metformine
Sulfamide (ou glinide) uniquement chez patient de poids normal ou faible (ce qui est rare et donc pas de molécule insulino sécrétrice en monothérapie initiale dans le cas classique du diabétique en surpoids )
2 Bithérapie
On choisit en fonction des remarque faites : adaptation du choix à chaque patient(e) : puissance et objectif, effets secondaires donc tolérance et contrindications, connaissance de l’action pour ne pas associer 2 molécules agissant de la même façon (glinide sulfamide = 0)
A ce stade on peut aussi avec la Metformine envisager la Liraglutide (intérêt : agir sur le poids, inconvénient outre le fait qu’il s’agit d’un produit injectable : le manque de recul)
3 Ensuite….
Pas pour l’instant de preuve de la supériorité ou de l’infériorité de 3 conduites à tenir qui sont :
*Association de toutes les molécules orales d’actions différentes
*Association des molécules orales avec un incrétinomimétique
*Passage à l’insuline
Ce qui peut aider au choix : le poids et son évolution, l’importance du déséquilibre. En bref si on n’emploie pas précocement l’insuline son indication est franche en cas d’amaigrissement et de déséquilibre important
Remarque : On peut être « craintif» vis-à-vis des molécules nouvelles et considérer leur emploi comme à risque dans l’attente des données d’utilisation à plus long terme. On peut penser que finalement après la Metformine c’est l’utilisation des Sulfamides et/ou de l’insuline qui a fait preuve depuis longtemps de son efficacité.
C’est la stratégie « sécuritaire » du traitement du diabète de type 2 telle qu’elle a été définie conjointement par les sociétés européennes et américaines de diabétologie (cf. ci-dessous : partie haute du schéma : « well validated core therapies »)
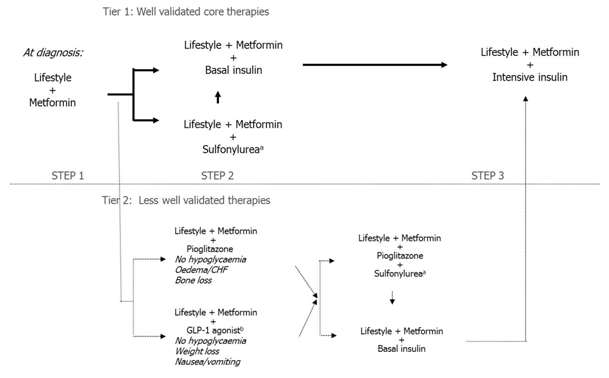
Cependant si on adopte une telle attitude on doit gérer avec attention les prises de poids et les hypoglycémies et respecter les seuils d’efficacité donc utiliser l’insuline (en emportant l’adhésion de son patient) dès que nécessaire
CONCLUSION
Le débat qui agite encore la diabétologie doit aboutir à une attitude de bon sens et réfléchie d’emploi des molécules à notre disposition, adaptée au cas par cas.
Il serait dommage de rompre l’élan novateur qui accompagnait la thérapeutique dans cette spécialité depuis une dizaine pour succomber trop facilement à des considérations sécuritaires et rétrogrades.
Espérons que 2012 voit apparaître des recommandations adaptées et notamment élaborées selon l’avis éclairé des acteurs compétents de la diabétologie française…..
Les 5 pratiques à encourager au cabinet
Pesée systématique et abord régulier de l’hygiène de vie
Examen physique régulier complet (avec aussi …. examen des pieds)
Vérification du bon suivi tel défini protocole ALD (pas parce que ça sous tend ALD mais parce que dans ce cas c’est bienvenu) : HbA1c, bilan rénal, bilan lipidique, examen FO, examen pieds, consultation cardiologique selon les recommandations, c'est-à-dire avec les bonnes fréquences
Vérification à chaque consultation de la validité du traitement par rapport aux objectifs
Vérification à chaque consultation de l’adaptation du traitement au patient et à ses caractéristiques (autres molécules, CI et effets secondaires, apparition fragilité modifiant objectif)
Les 5 pratiques à éviter au cabinet
Prescrire systématiquement un appareil d’autosurveillance : une autosurveillance sans éducation ne sert à rien dans le diabète de type 2
Rester figé dans sa thérapeutique : « s’il faisait plus attention ça irait mieux !!!!! », et à l’inverse ne pas dire : « de toute façon, baisser trop la glycémie c’est dangereux ». Chaque dérive trimestrielle de l’HbA1c doit amener une réflexion
Prescrire le nouveau médicament « pour essayer » sans réfléchir au mécanisme d’action, la puissance, les effets secondaires et les CI : ex arrêter la MET ou un Sulfamide qui baisse l’HbA1c de 1 à 2% pour mettre une gliptine (inh DPP4) qui baisse de 0,7 alors que le patient est déséquilibré, parce qu’on a vu le délégué qui dit que c’est nouveau et super !!!
Banaliser un diabète débutant : c’est en traitant tôt qu’on rend le plus service
Proposer « des objectifs médicaux » sans envisager les possibilités d’acceptation selon le vécu et les possibilités au changement (éducation thérapeutique/maladie chronique)